2 Semiologia na investigação de doenças endócrinas
Anamnese
História da doença atual
Idade de início e duração da queixa inicial: evitar respostas como: “sempre foi pequeno” ou “está acima do peso desde que nasceu”.
Como sugestão, fazer comparações com datas e feriados, com irmãos ou primos, colegas da escola, etc…
Pedir aos pais ou acompanhantes que relatem se eles identificam uma sequência de eventos que levou à queixa atual, como doenças, acidentes, uso de medicamentos, entre outros.
Muitas vezes, o motivo que levou ao médico da UBS a encaminhar o paciente não é uma queixa direta ou percebida pela família. Esta percepção (ou sua falta) podem ser determinantes no tipo de investigação e eventual tratamento a ser instaladoInvestigações diagnósticas anteriores: perguntar sobre os exames já realizados e seus resultados.
Tratamentos anteriores e atual buscar informações detalhadas sobre os medicamentos, época de início do tratamento, doses, ocorrência de efeitos adversas e duração dos tratamentos.
Interrogatório sobre os diversos aparelhos
Frequentemente, nos primeiros minutos da conversa, uma causa endócrina se torna mais aparente.
No interrogatório sobre os diversos aparelhos (ISDA), o examinador deve questionar ativamente sobre a presença de manifestações clínicas sugestivas daquela possível doença endócrina
- Manifestações gerais: mudanças no apetite, ganho ou perda ponderal, polidipsia, mudanças no padrão e qualidade do sono, intolerância ao frio ou calor
- Manifestações dermatológicas: acne, estrias (cor e aspecto), sudorese excessiva, mudança no odor do suor, oleosidade da pele, pilificação (local, tempo de aparecimento, distribuição), aparecimento de manchas (coloração, localização, distribuição), alterações nas unhas (fragilidade, queda, descamação)
- Manifestações musculoesqueléticas: dor, calor, edema ou hiperemia em articulações, rigidez articular matinal, parestesias ou paralisias de grupos musculares específicos, fraqueza muscular, perda de função ou redução de força
- Manifestações neurológicas: cefaleia, alterações na acuidade visual, alterações de marcha, atraso no desenvolvimento neuropsicomotor ou déficit de aprendizagem, epilepsia, fraqueza, letargia, dificuldade em habilidades não verbais, manifestações neuropsiquiátricas
- Manifestações cardíacas: dor torácica, palpitações, sopros, cianose, edema de extremidades
- Manifestações respiratórias: sibilância, tosse crônica, dispneia em repouso ou aos esforços, ortopneia, rouquidão, roncos, pausas respiratórias durante o sono, despertar noturno e sonolência diurna
- Manifestações gastrointestinais: dor ou distensão abdominal, disfagia, úlceras orais, vômitos, habito intestinal e aspecto das fezes (figura 2.1), flatulência, enterorragia ou melena, tenesmo, encoprese, escape fecal
- Manifestações endocrinológicas: alterações no padrão de crescimento (aceleração ou desaceleração), exoftalmia, bócio, galactorreia, desenvolvimento puberal
- Manifestações genitourinárias: disuria, polaciuria, poliuria, enurese, alterações de ciclo menstrual
- Psiquiátrico: agitação, alterações do humor, ansiedade, depressão, nervosismo, tensão
- Personalidade: desobediência, hiperatividade, irritabilidade, medo, preguiça, temperamento difícil ou destrutivo, timidez, tristeza
- Comportamento: chupar o dedo, dificuldade de relacionamento, fobia escolar, gagueira, masturbação, perversão do apetite, problemas de sono, problemas sexuais, roubo, uso de drogas (álcool, tabaco ou outras drogas).
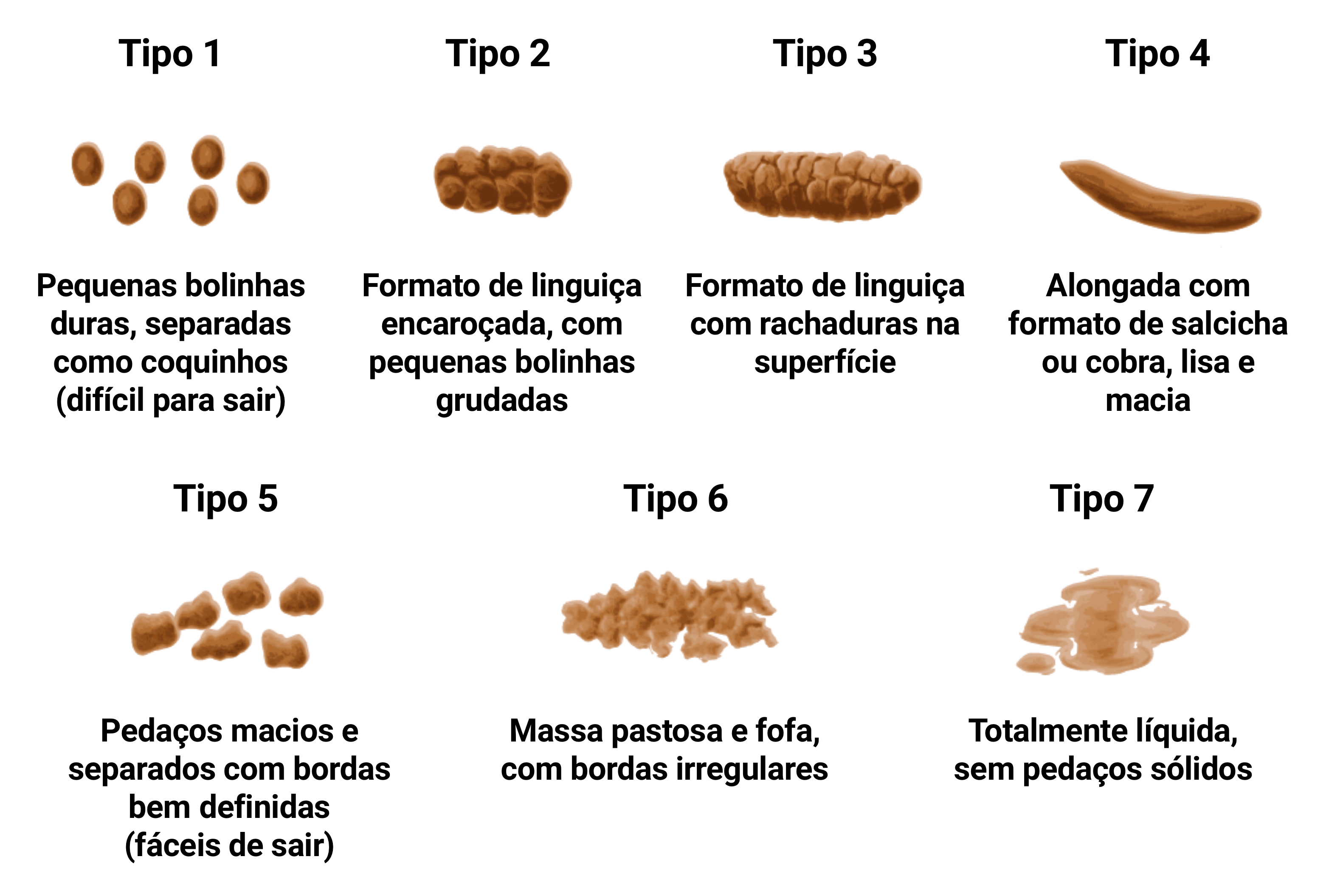
Imagem: adaptada de Martinez, AP et al. Rev Latino-Am Enfermagem (2012) - doi: 10.1590/S0104-11692012000300021
Antecedentes pessoais
Antecedentes pessoais neonatais
- Gestação: realização do pré-natal e exames coletados; intercorrências; infecções, uso de medicamentos e possíveis efeitos adversos; duração da gestação; sinais de virilização materna como acne, excesso de pilificação, clitoromegalia ou engrossamento da voz
- Tipo de parto
- Idade gestacional: lembrar que em crianças que nasceram prematuras, devemos utilizar a idade corrigida até os dois anos.
- Dados antropométricos: peso, comprimento, perímetro cefálico de nascimento (calcular o percentil ou escore-Z, baseado nas referências de Fenton ou Intergrowth21), preferencialmente confirmados no cartão da criança
- Apgar
- Internações e intercorrências no período neonatal: ocorrência de hipoglicemias, distúrbios eletrolíticos, infecções ou identificação de diferenças no desenvolvimento sexual como micropênis, criptorquidia, malformações de sistema nervoso central
Antecedentes pessoais normais e patológicos
- Marcos do desenvolvimento neuropsicomotor (DNPM) e sua evolução (quadro 2.4)
- Escolaridade e desempenho escolar
- Doenças e tratamentos durante a infância: atenção às infecções de repetição; ao tipo de medicamentos e tempo de utilização, adesão e ocorrência de efeitos adversos; história pessoal de acidentes e traumatismo cranioencefálico
- Medicamentos: glicocorticoides (sistêmicos, inalatórios e tópicos, inclusive em pomadas para assadura), anticonvulsivantes; estimulantes, vitaminas, suplementos alimentares e fitoterápicos
- Internações e cirurgias
- História vacinal: preferencialmente, confirmar a situação vacinal no cartão de vacina da criança
- História nutricional: deve incluir o tempo de aleitamento materno exclusivo, uso de fórmulas, época de introdução dos alimentos e um recordatório alimentar de 24 horas para avaliar a quantidade e qualidade das refeições
- Padrão de sono: relatar os horários em que a criança dorme e acorda e a qualidade do sono.
- Tempo de tela
- Realização de atividades físicas: tipo de atividade, duração e frequência
- Dados antropométricos anteriores: para determinação da velocidade de crescimento, que sofre variações de acordo com a idade e estadiamento puberal da crianças ( quadro 2.1)
0 a 6 meses: 15 cm
6 a 12 meses: 10 cm
1 a 2 anos: 10 a 14 cm
2 a 3 anos: 6 a 7 cm
4 anos até puberdade: 4 a 6 cm por ano
Estirão puberal:
\scriptsize{\bullet} Meninas: 8 a 12 cm por ano (20-25 cm em toda puberdade)
\scriptsize{\bullet} Meninos: 10 a 14 cm por ano (25-28 cm em toda puberdade)
Fonte: adaptado de Nwosu BU et al. Am Fam Physician (2008) - PMID: 18788236
- Data da menarca e data da última menstruação
- Uso de drogas lícitas e ilícitas
- Atividade sexual: idade de início, uso de medidas de prevenção de infecções sexualmente transmissíveis (IST) e métodos contraceptivos
- Viagens recentes
Antecedentes familiares
- História de consanguinidade
- Informações sobre os genitores: idade, estado de saúde, estatura e idade de início da puberdade (idade da menarca materna e idade quando o pai começou a barbear-se ou com qual idade alcançou a estatura de adulto).
Se os genitores se estiverem presentes na consulta, aferir suas estaturas para determinar a estatura-alvo (“target height”, TH), através das equações de Tanner:
\scriptsize{\textbf{Meninas} = \dfrac{\text{estatura da mãe + estatura do pai - 13}}{2}}
\scriptsize{\textbf{Meninos} = \dfrac{\text{estatura da mãe + estatura do pai + 13}}{2}}
Informações sobre irmãos: número de irmãos, idades, problemas de saúde conhecidos e estatura de cada irmão e, se possível, idade de início da puberdade
Doenças ou mortes na família: incluíndo doenças autoimunes (tireoidopatias, diabetes mellitus tipo 1, doença celíaca); atopia (asma, rinite alérgica, eczemas, alergias conhecidas); doenças cardiovasculares; doenças metabólicas (outros tipos de diabetes, dislipidemias, doenças ósseas); anemias e doenças oncológicas, entre outras informações
Ambiente psicossocial: situação conjugal, social e financeira da família, profissão dos pais.
Heredograma: é a representação gráfica padronizada das relações de parentesco e a herança genética entre os indivíduos de uma família (figura 2.2).
É uma ferramenta útil na determinação dos padrões de herança da doença dentro de uma família
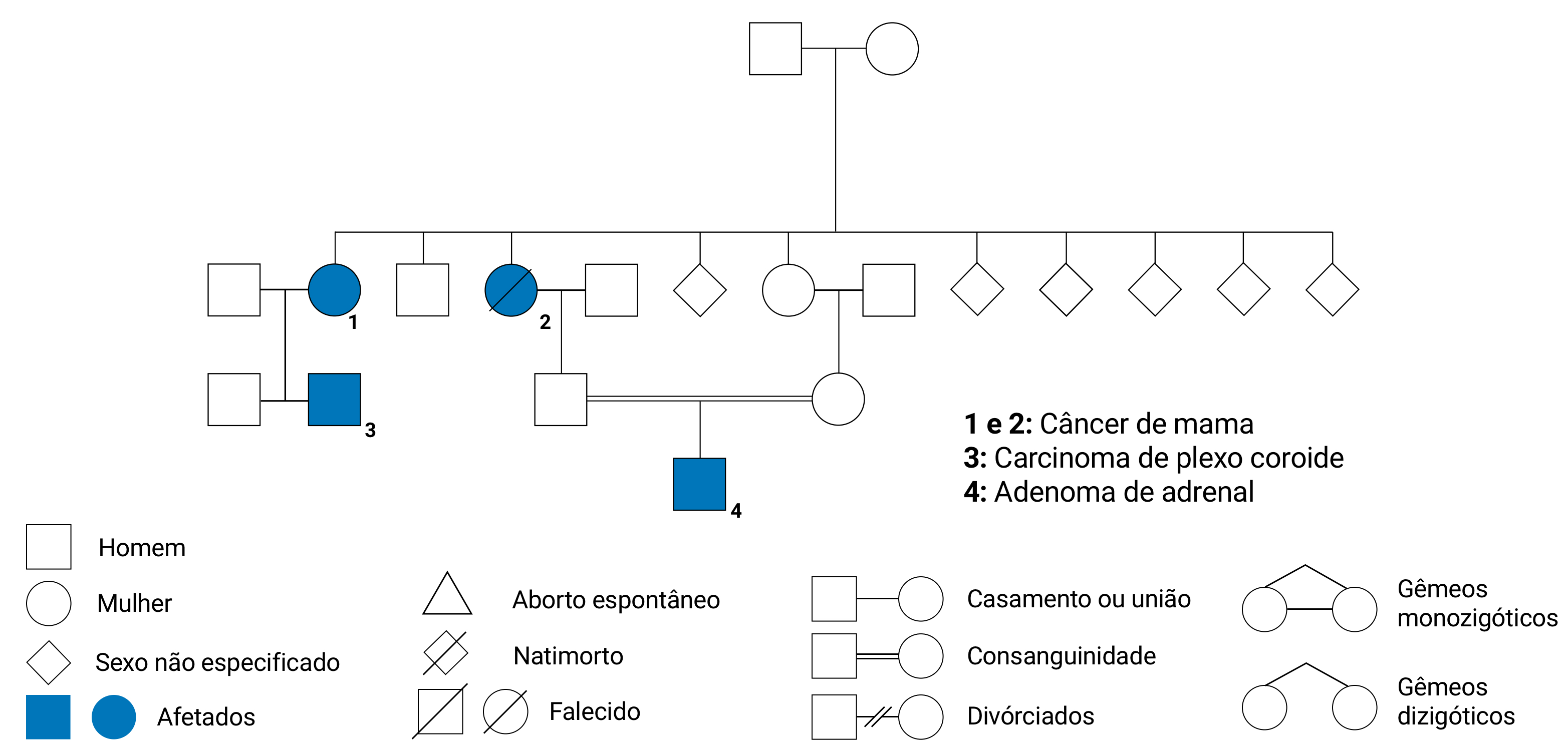
Fonte: elaborado pelo autor
Exame físico
Impressão geral
- Impressão geral do grau de bem-estar ou doença: bom, regular ou mau estado geral
- Atitude: observar atividade, irritabilidade, choro fácil, torpor
- Fácies: descrever o tipo de expressão facial (sofrimento ou medo) ou a presença de fácies típicas.
- Impressão do estado nutricional
- Sinais vitais: frequência cardíaca, frequência respiratória e pressão arterial, utilizando o manguito adequado para o tamanho da criança (quadro 2.3)

Fonte: adaptado de AAP Reference Range Values for Pediatric Care - 1st edition (2014)
Identificação de dismorfismos fenotípicos
A identificação de dismorfismos fenotípicos é complexa, exige bastante atenção e experiência do examinador e a terminologia utilizada em dismorfologia é pouco complexa.
Informações mais detalhadas sobre o exame físico na criança, consultar o Capítulo - Identificando dismorfismos fenotípicos.
Antropometria
Os valores de perímetro cefálico, peso, comprimento ou estatura e índice de massa corporal (IMC) devem ser expressos, preferencialmente em escore-Z ou em percentil, utilizando as referências publicadas pela Organização Mundial da Saúde (OMS) em 2006 e 2007 e registradas nas curva de crescimento apropriadas (ver Anexo A - Curvas de crescimento).
Perímetro cefálico
- Utilizar uma fita métrica flexível
- A criança deve estar deitada em decúbito dorsal ou sentada e com os braços estendidos ao lado do corpo e relaxados
- A fita métrica deve passar sobre a glabela e a protuberância occipital (figura 2.3)
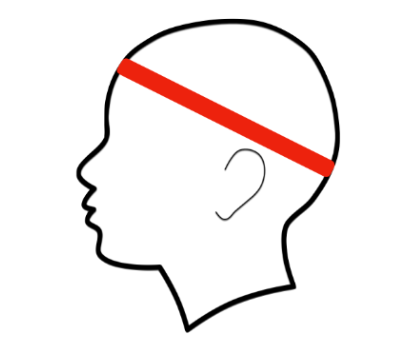
Fonte: Anthropometry Procedures Manual. National Health and Nutrition Examination Survey
Peso
- Utilizar uma balança analógica ou digital
- O paciente deve estar utilizando o mínimo de roupa possível ou avental, com a bexiga vazia e, preferencialmente, pela manhã.
Comprimento e estatura em pé
O comprimento e a estatura em pé correspondem à distância entre a parte mais superior do crânio (vértex) com a cabeça posicionada com o plano de Frankfurt e a região plantar.
O plano horizontal de Frankfurt é um plano imaginário que passa pela pálpebra inferior, corno superior do maxilar, borda do malar e borda superior do meato acústico externo com a cabeça posicionada em ângulo reto com o pescoço,
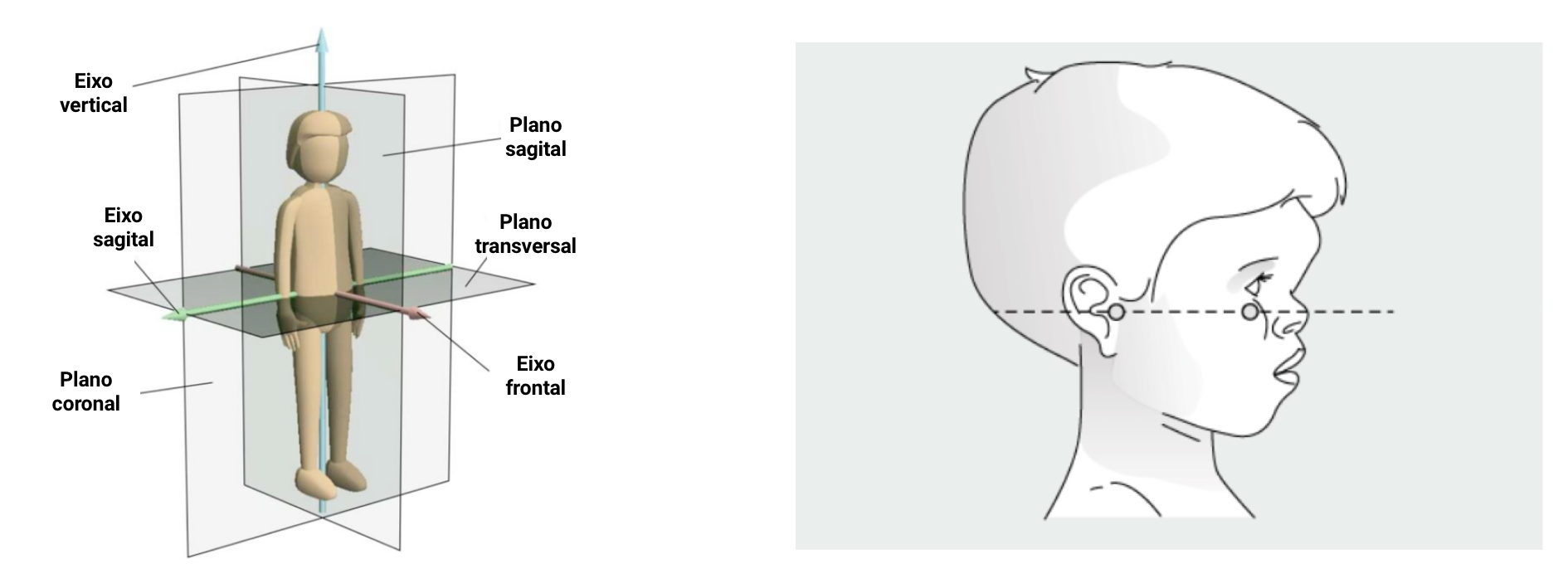
Imagens: Ren, B et al. Int J Adv Robot Syst (2019) - doi: 10.1177/1729881419875908 e Hoover-Fong, J et al. Adv Ther (2025) - doi: 10.1007/s12325-024-03061-y)
- Crianças menores de dois anos:
- Utilizar uma régua antropométrica não flexível.
- A criança deve estar deitada em decúbito dorsal, com os joelhos esticados e a cabeça posicionada em 90° em relação à maca.
- Posicionar a porção imóvel da régua antropométrica na cabeça e a peça móvel perpendicular aos pés.
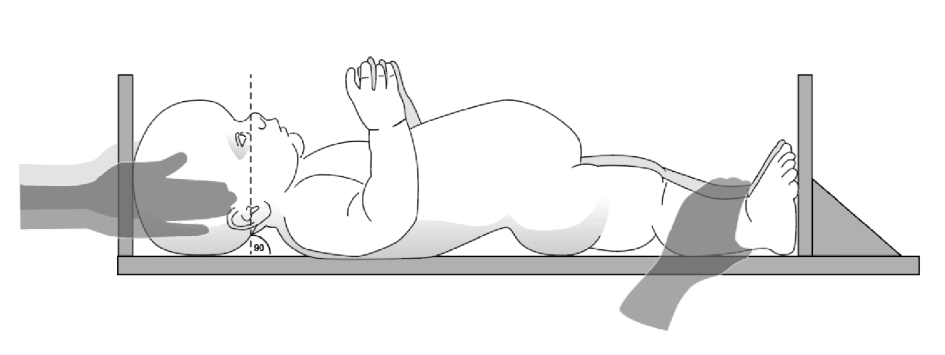
Imagens: Ren, B et al. Int J Adv Robot Syst (2019) - doi: 10.1177/1729881419875908 e Hoover-Fong, J et al. Adv Ther (2025) - doi: 10.1007/s12325-024-03061-y)
- Crianças mais velhas e que conseguem ficar de pé sem a necessidade de auxílio:
- Utilizar um antropometro fixado na superfície de uma parede.
- Posicionar a criança de pé, descalça ou com meias no centro do antropômetro com as pernas totalmente estendidas, com os pés paralelos e com os braços estendidos ao lado do corpo, encostando os calcanhares, panturrilhas, nádegas, ombros e região occipital da cabeça na superfície do antropômetro
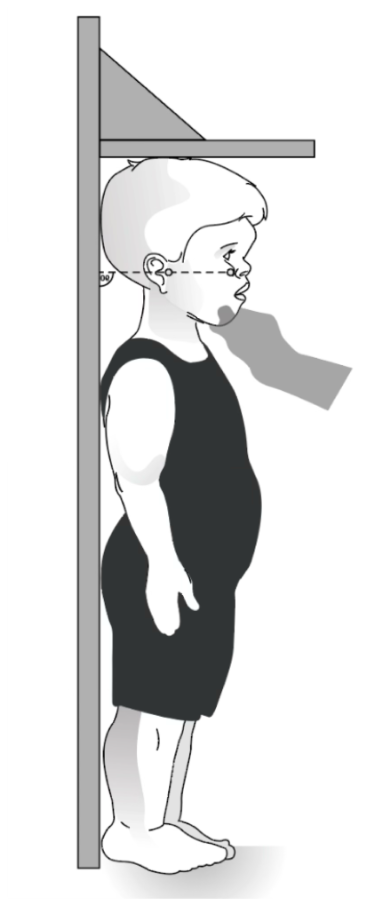
Imagens: Ren, B et al. Int J Adv Robot Syst (2019) - doi: 10.1177/1729881419875908 e Hoover-Fong, J et al. Adv Ther (2025) - doi: 10.1007/s12325-024-03061-y)
- Durante a fase de transição entre as aferições deitadas e em pé:
- Lembrar que há uma diferença de aproximadamente 1 cm entre as técnicas.
- É importante que o examinador faça a aferição utilizando as duas técnicas, se possível, registrando a técnica utilizada em cada um dos valores encontrados.
- Crianças maiores de 6 anos e que não consiguem ficar de pé: a estatura pode ser estimada a partir do tamanho da perna, através das fórmulas abaixo (figura 2.4).

Fonte: Chumlea WMC et al. J Am Diet Assoc (1994) - doi: 10.1016/0002-8223(94)92540-2
Imagem: adaptado de Gripp, KW et al. Height and Length - isbn: 978-0-19-998979-9
Avaliação de proporções corporais
Durante os primeiros anos de vida, as proporções corporais modificam-se consideravelmente. Nos recém-nascidos, o tronco é maior que os membros. No decorrer dos anos, há um crescimento muitos mais acelerado dos membros em comparação ao tronco, fazendo com que esta diferença se inverta.
No atendimento de crianças com distúrbios do crescimento (Capítulo 4), a desproporção entre segmentos dos corpo ou mesmo uma alteração no tamanho dos membros pode estar associada a uma causa genética e, desta forma, o examinador precisa obter, com precisão, essas medidas.
- Segmento superior ou estatura sentado: é definida como a medida entre a o vértex (a parte mais superior do crânio, com a cabeça posicionada com o plano de Frankfurt) e sínfise púbica (figura 2.5)
- Deve ser aferida em todas as crianças com baixa estatura ou distúrbio do crescimento e naquelas submetidas a radioterapia em coluna ou de corpo todo.
- Utilizar uma régua antropométrica não flexível
- Posicionar a criança sentada em uma superfície rígida com a coluna ereta e com os braços relaxados e posicionados ao lado do corpo
- Posicionar a porção imóvel da régua antropométrica nos glúteos, rente à superfície onde a criança está sentada e a peça móvel deve ser posicionada na cabeça
- Os valores normais de estatura sentada e relação entre a estatura sentado e estatura em pé encontram-se na figura 2.6.
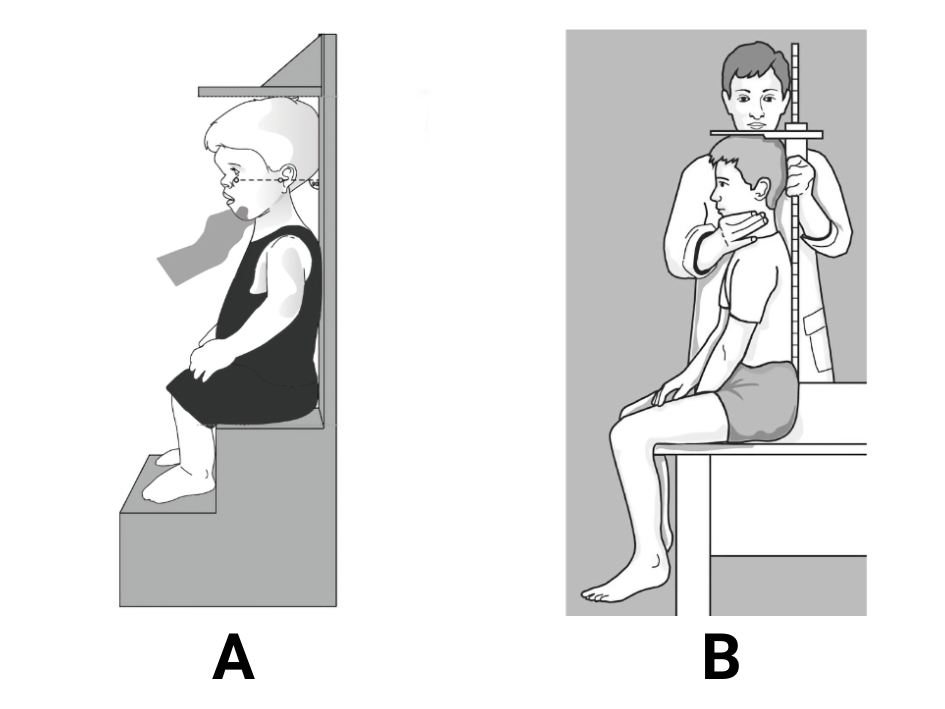
Fontes:
Figura A: Hoover-Fong, J et al. Adv Ther (2025) - doi: 10.1007/s12325-024-03061-y
Figura B: Gripp, KW et al. Height and Length - isbn: 978-0-19-998979-9
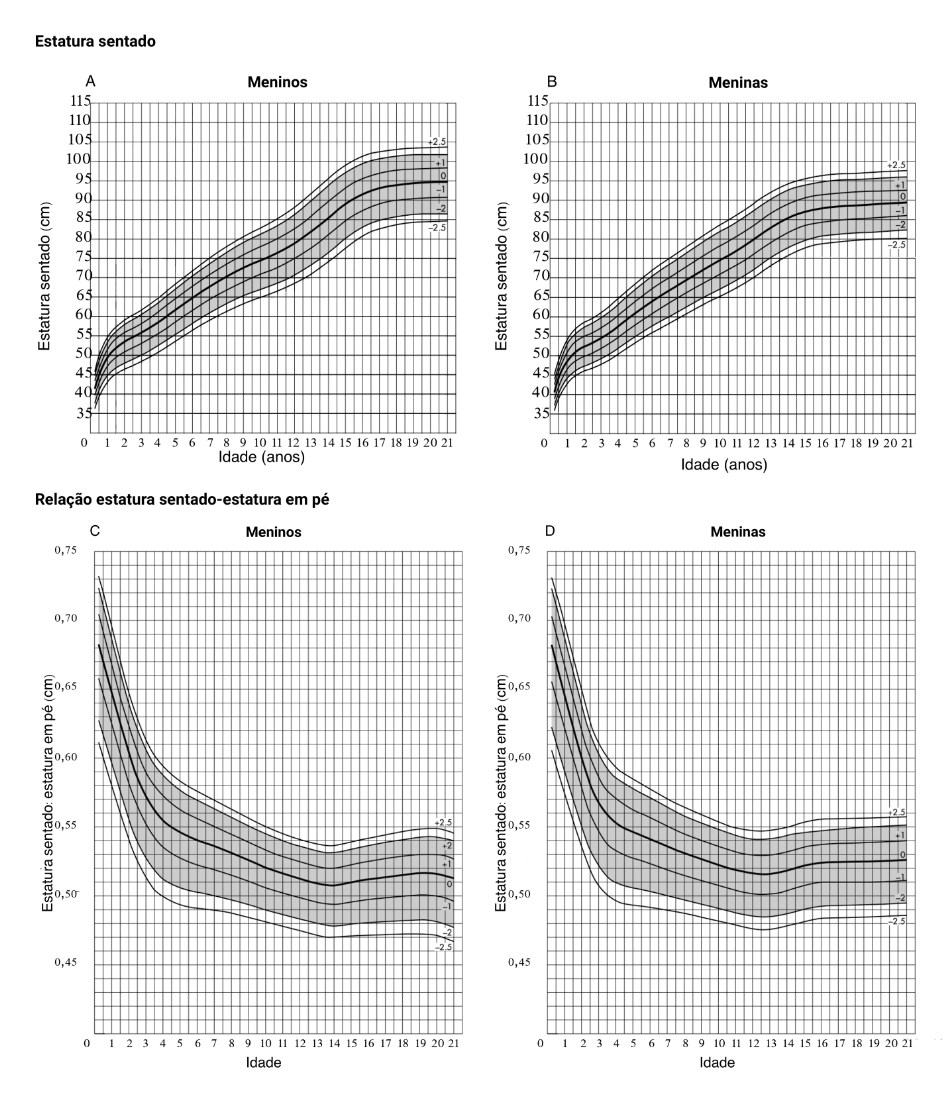
Fonte: adaptado de Fredriks, AM. Arch Dis Child (2005) - doi: 10.1136/adc.2004.050799
- Envergadura: é a distância entre as pontas dos terceiros dedos das mãos com os braços abertos, fazendo um ângulo de 90º em relação ao tronco e pode ser aferida em pé ou em posição supino.
- Utilizar uma fita métrica flexível
- Passar a fita métrica por trás dos membros e dorso do paciente
- A aferição deve ser registrada durante uma inspiração máxima (figura 2.7)
- Os valores normais da diferença entre a envergadura e estatura em pé encontram-se na figura 2.8.
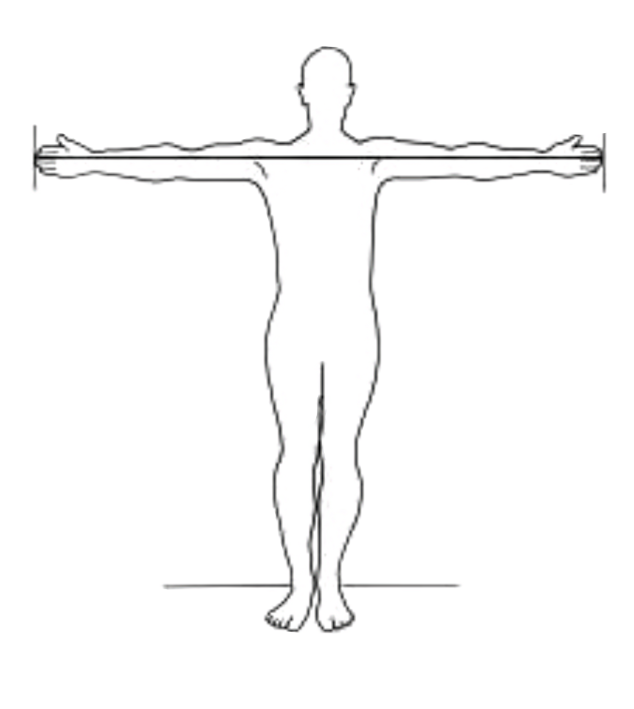
Imagem: Brown, JK et al. Clin Nurs Res (2020) - doi: 10.1177/10547730022158456
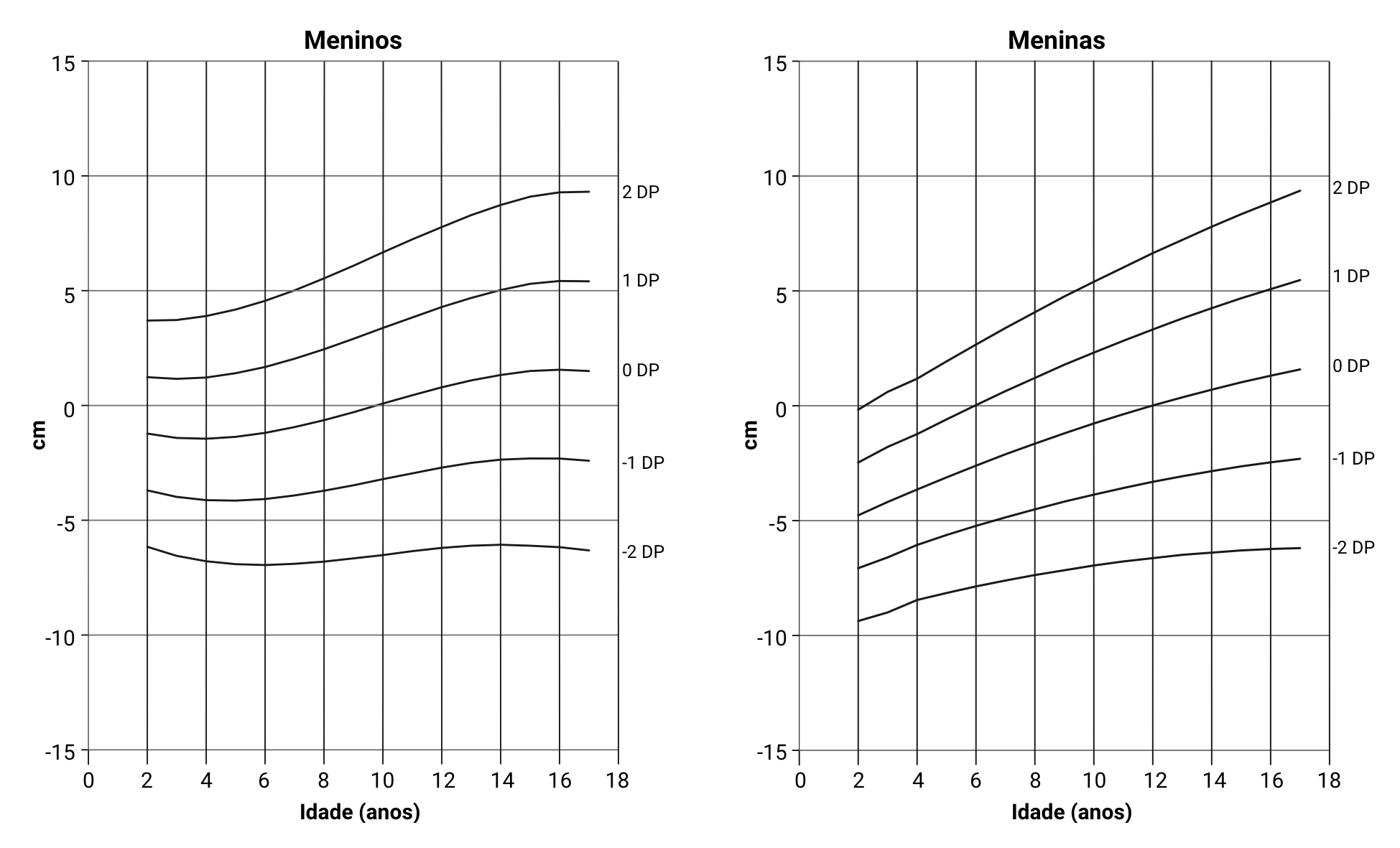
Fonte: Gerber, WJM et al. Horm Res Paediatr (2020) - doi: 10.1159/000508500
Circunferência abdominal
É o método mais utilizado para avaliar a obesidade central e prever suas consequências metabólicas, como dislipidemias, resistência insulínica e risco de doença cardiovascular.
- Utilizar uma fita métrica flexível
- O paciente deve estar em pé e com os braços relaxados e estendidos ao lado do corpo
- A fita deve passar no ponto médio entre a décima costela e a borda superior da crista ilíaca.
- Não há consenso sobre pontos de corte para esta medida em crianças. A Sociedade Brasileira de Pediatria sugere utilizar o percentil 90 para idade e sexo, proposto por Freedman et al. como ponte de corte para uso clínico e ambulatorial.
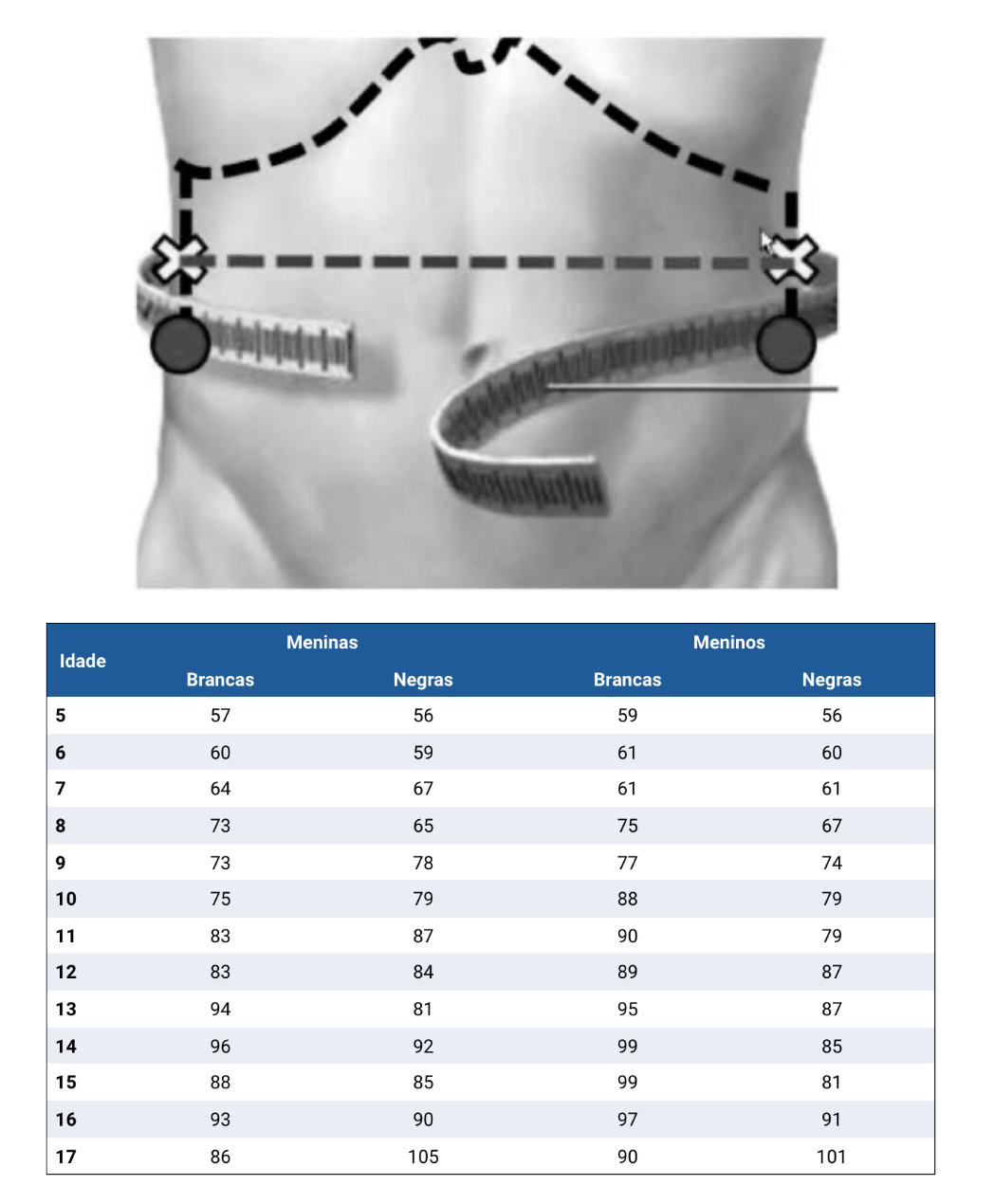
Imagem: Sociedade Brasileira de Pediatria - Obesidade na infância e adolescência: Manual de Orientação - 3ª edição (2019)
Fonte: Freedman DS et al. Am J Clin Nutr (1999) - doi: 10.1093/ajcn/69.2.308
A relação entre a circunferência abdominal e estatura (CA/E) também pode ser utilizada para a avaliação da obesidade central. Considera-se adequada quando é menor ou igual a 0,5.
Avaliação segmentar
Exame neurológico
Em recém-nascidos e lactentes, devem ser avaliadas a presença de reflexos primitivos, o desenvolvimento neuropsicomotor (quadro 2.4), atividade e reatividade e interação com o examinador. Em crianças maiores, avaliar os reflexos tendinosos profundos, alterações de marcha e presença de movimentos involuntários como tremores, coreia e atetose.
- Reflexos primitivos
- Período neonatal: reflexos tonicocervical, apoio palmar, reflexo de Moro (ou reflexo do abraço) reptação, marcha reflexa, Magnus de Kleijn (ou reflexo do espadachim), sucção, preensão palmar, preensão plantar e reflexo cutâneo-plantar
- Até 3 meses: reflexos de sucção, preensão palmar, preensão plantar e cutâneoplantar
- Até 6 meses: reflexo de preensão plantar e cutaneoplantar
- Até 12 meses: reflexo cutâneoplantar
- Desenvolvimento neuropsicomotor (quadro 2.4)
0 a 2 meses
Acalma com a voz da mãe
Observa um rosto
Segue objetos ultrapassando a linha média
Reage ao som
Vocaliza (emite sons diferentes do choro)
Sorri
2 a 4 meses
Observa sua própria mão
Segue com o olhar até 180°
Grita e tenta conversar
Sustenta a cabeça
Leva a mão à boca
Sustenta cabeça e ombros quando colocado de bruços
4 a 6 meses
Senta com apoio
Vira-se sozinho e rola de um lado para outro
Tenta alcançar um objeto e o agarra
Procura objetos fora do alcance
Volta-se para o som Inicia uma interação
6 a 9 meses
Transmite objetos de uma mão para a outra
Pinça polegar-dedo
Repete sons (sílabas)
Senta sem apoio
Arrasta ou engatinha
Estranhamento (prefere pessoas de seu convívio)
Brinca de escondeu-achou
9 a 12 meses
Bate palmas, acena
Fala pequenas palavras
Fica em pé com apoio
Pinça completa (polpa a polpa)
Segura o copo ou a mamadeira
Bate palmas, aponta com o dedo
12 a 18 meses
Anda sozinha
Compreende o que falam
Deseja comer sozinha
Gosta de escutar pequenas histórias, músicas e dançar
Faz birra quando contrariada
18 a 24 meses
Junta duas palavras e inicia frases curtas
Testa limites
Tem vontade própria
Deseja se vestir
Pode começar a controlar os esfíncteres
2 a 3 anos
Corre e sobe escadas com a ajuda do corrimão
Descobre o nome das coisas
Gosta de brincar com outras crianças
3 a 6 anos
Veste-se sozinha
Fala de forma clara e compreensível
Pergunta muito “por quê”
6 a 10 anos
A criança tem interesse por grupos de amigos e por atividades independentes da família
Fonte: adaptado de Sociedade Brasileira de Pediatria - Tratado de Pediatria. 5a ed (2022) - isbn: 9786555767476
Alteração de nível de consciência
Interação com o examinador
Reflexos tendinosos profundos
Alteração de força muscular e movimentação dos membros
Movimentos involuntários como coreia, atetose, tremores finos
Presença de parestesia, cãimbras e tetania
Presença dos sinais de Chvostek e Trousseau (nos pacientes com hipocalcemia ou suspeita de hipoparatireoidismo)
Sinal de Chvostek: é pesquisado através da percussão gentil do nervo facial na região zigomática.
Considera-se positivo se há contração da musculatura dos músculos da face e lábios ipsilateral.Sinal de Trousseau: é pesquisado insuflando o manguito de pressão arterial num valor pouco acima da pressão arterial sistólica (cerca de 10 a 15 mmHg) por 3 a 5 minutos. Considera-se positivo, quando há flexão do punho e articulações metacarpofalangeanas, extensão das interfalanges distais e articulações interfalangeanas proximais e adução do polegar e dedos.
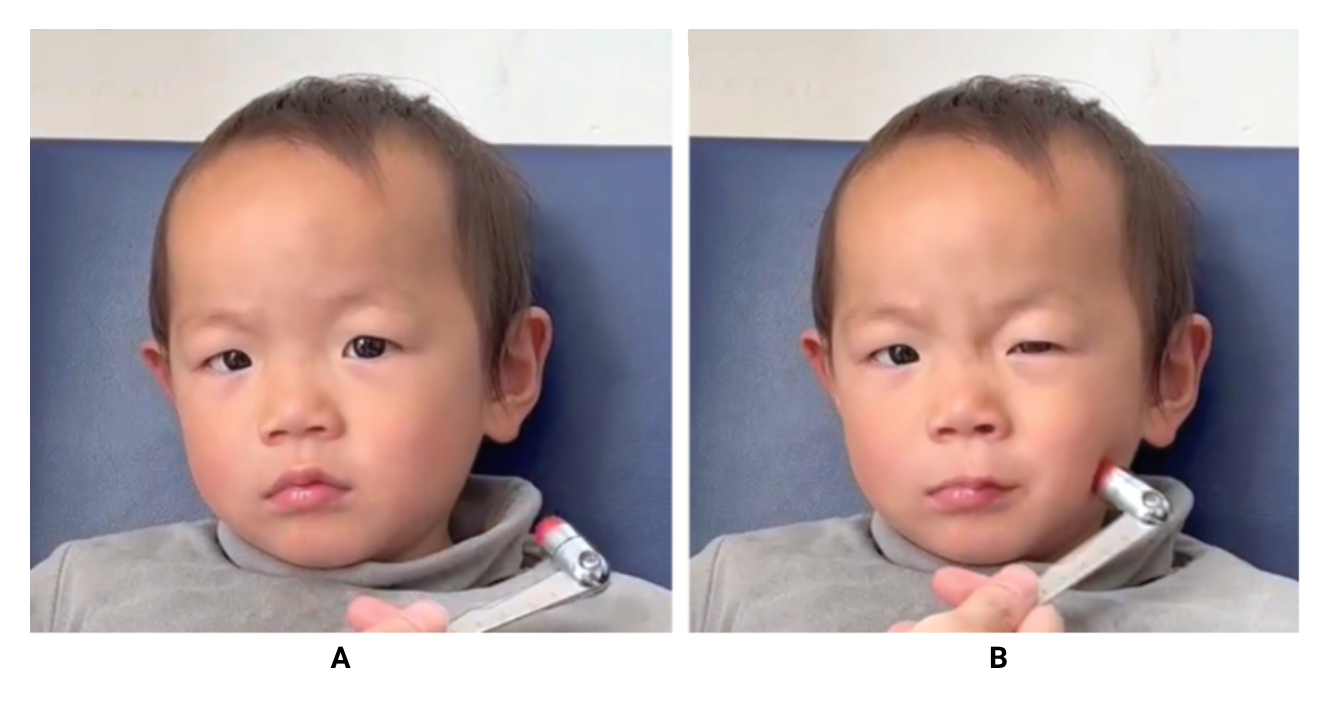
Imagem: Yang, Z; Deng, J. N Engl J Med (2024) - doi: 10.1056/NEJMicm2406864
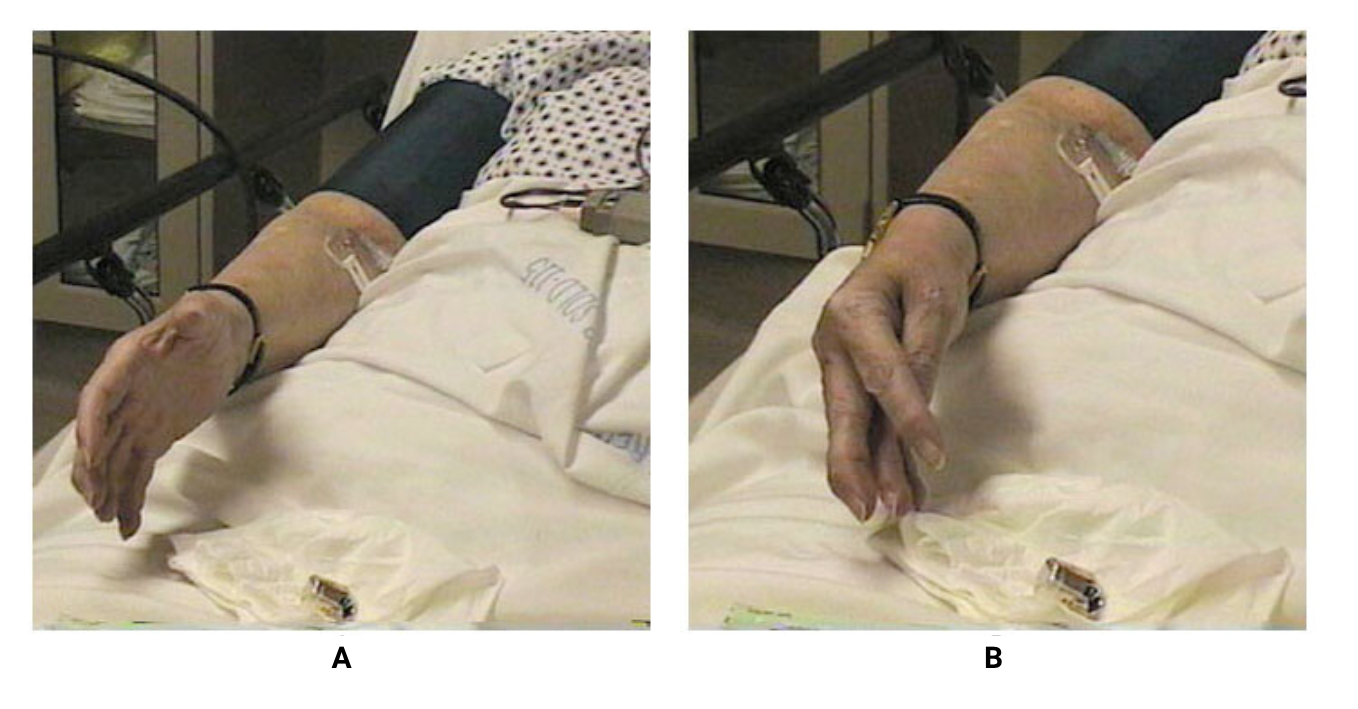
Imagem: Meininger, ME; Kendler, JS. N Engl J Med (2000) - doi: 10.1056/NEJM200012213432506
Hipotireoidismo: atraso no desenvolvimento neuropsicomotor, sonolência excessiva, hipoatividade e hiporreatividade, diminuição dos reflexos tendinosos profundos e aumento no tamanho e atraso no fechamento das fontanelas podem ser observados em crianças com hipotireoidismo congênito. Em crianças e adolescentes com quadros mais graves de hipotireoidismo são observadas sonolência, lentificação do raciocínio e diminuição dos reflexos tendinosos. Mais raramente, podem ser identificadas fraqueza ou rigidez muscular e miopatia
Tireotoxicose: tremores de extremidades, movimentos involuntários como coreia e atetose e aumento dos reflexos tendinosos associados a comportamento hipercinético, irritabilidade, inquietação e ansiedade. Nos casos mais graves (tempestade tireoidiana), pode ocorrer alteração de nível de consciência e convulsões. Nas formas congênitas de hipertireoidismo, fechamento prematuro de fontanelas também também pode ser observado.
Hipoparatireoidismo: parestesias, cãimbras, hiperreflexia e tetania. Presença dos sinais de Chvostek e Trousseau.
Hiperparatireoidismo: geralmente é assintomático mas cursar com fraqueza muscular.
Raquitismo: recém-nascidos com grave deficiência de vitamina D e em algumas formas de raquitismo hipocalcêmico podem apresentar epilepsia e aumento no tamanho e atraso no fechamento das fontanelas. Mais raramente, alguns pacientes podem apresentar fechamento prematuro de fontanelas e craniossinostose
Hipoglicemias: manifestações de ativação adrenérgica como sudorese, palidez, taquicardia e agitação podem estar presentes em pacientes com glicemia plasmática entre 55 e 65 mg/dL. Em crianças com valores de glicemia menores que 55 mg/dL, surgem manifestações neuroglicopênicas como sonolência, rebaixamento de nível de consciência, torpor e coma.
Fonte: elaborado pelo autor
Cabeça e pescoço
Fontanelas e suturas
Avaliar a presença e o tamanho das fontanelas anterior e posterior com a criança calma, em posição supina e vertical.
No recém-nascido, a fontanela anterior mede cerca de 4 a 6 cm no diâmetro fronto-parietal e fecha-se entre 4 e 18 meses.
A fontanela posterior mede entre 1 e 2 cm no recém-nascido e normalmente fecha-se ao redor dos 2 meses de idade
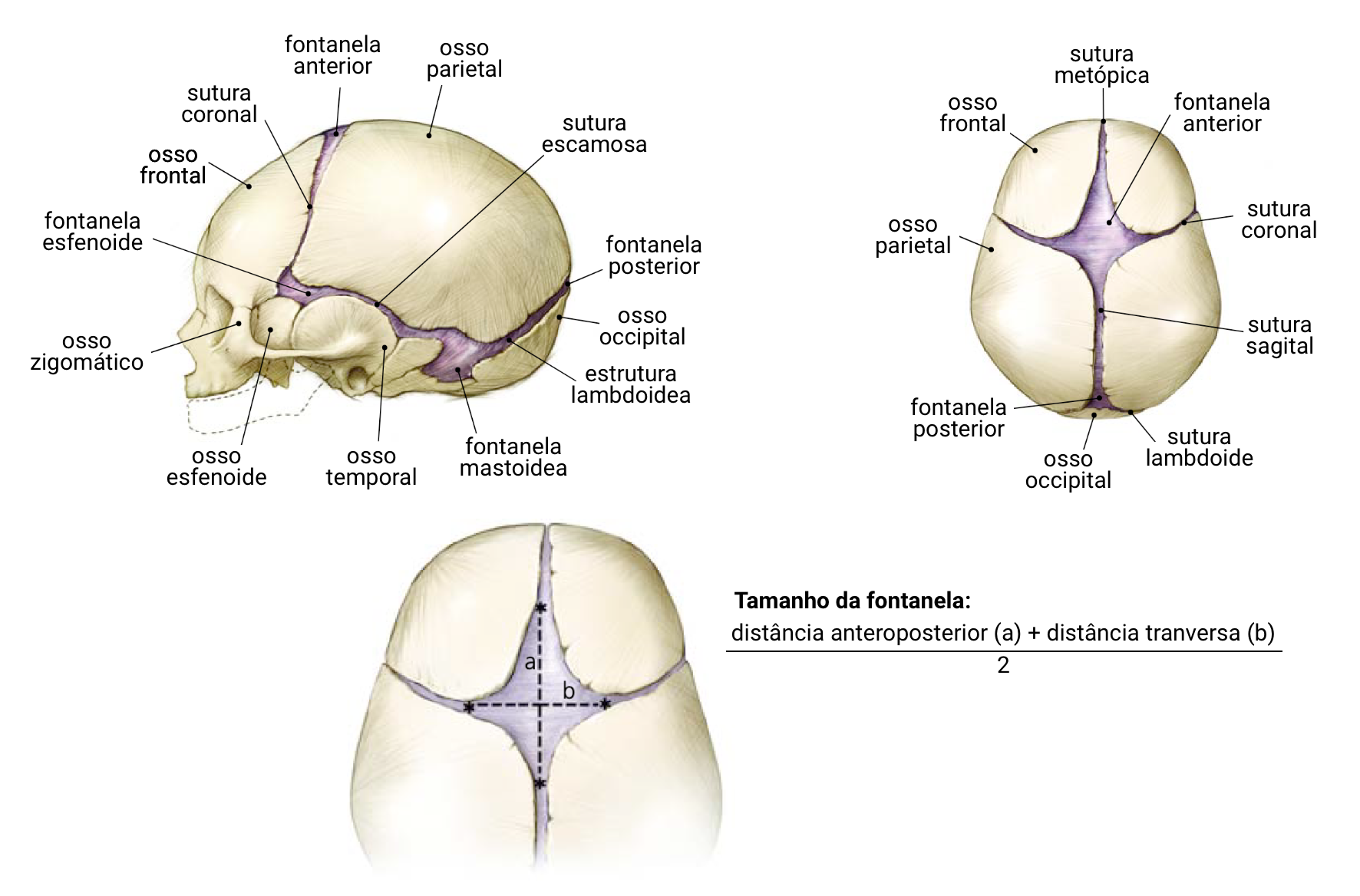
Imagens: adaptado de Kiesler, J; Ricer, R. Am Fam Physician (2003) - PMID: 12825844
Atraso no fechamento das fontanelas: hipotireoidismo congênito; raquitismo; displasias esqueléticas como acondroplasia e displasia camptomélica; hipofosfatasia; osteogênese imperfecta,
Fechamento prematuro das fontanelas e craniossinostoses: doenças genéticas como síndrome de Crouzon e síndrome de Apert; hipertireoidismo e, em alguns casos de hipofosfatasia e raquitismo
Formato do crânio
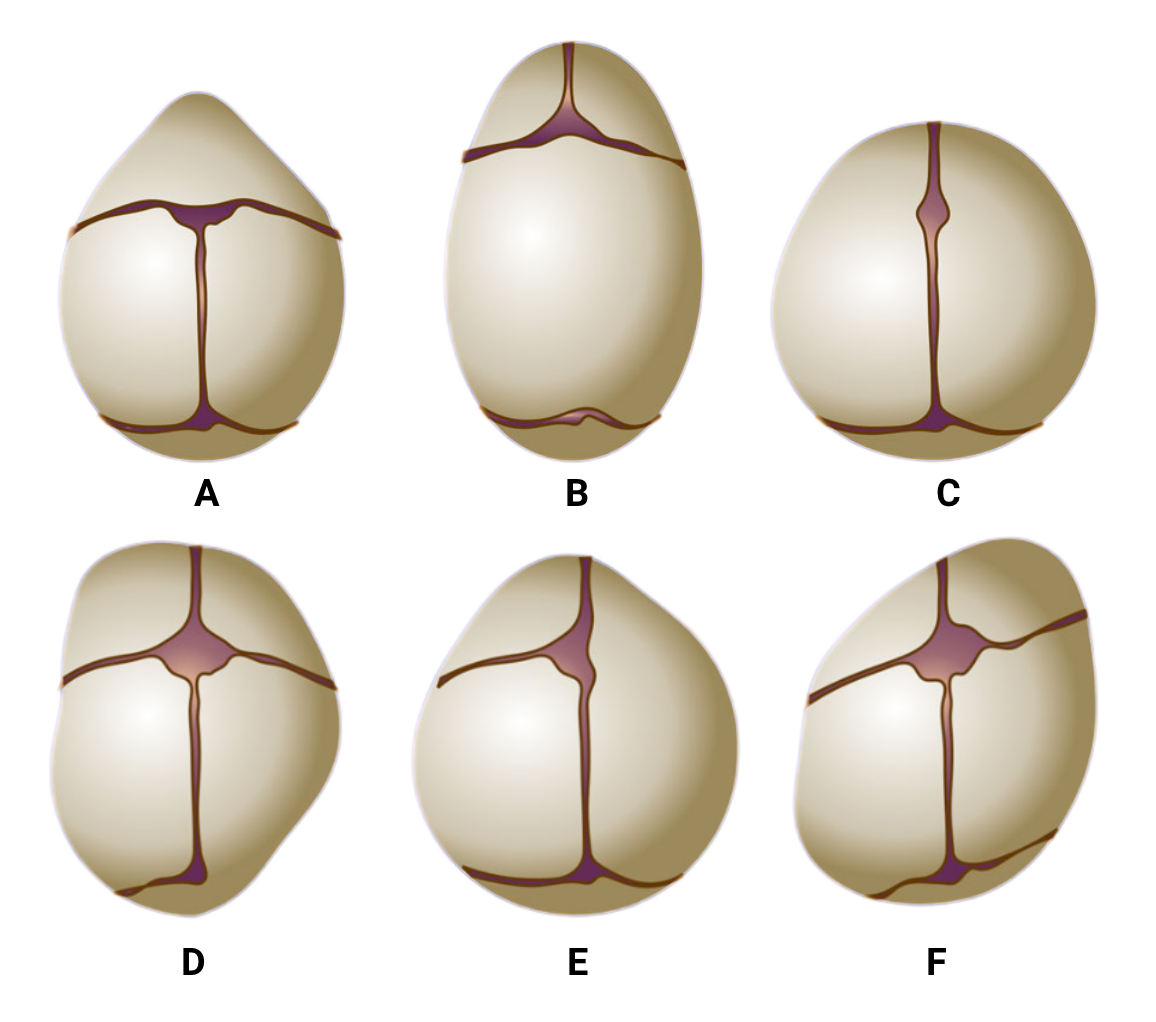
Imagem: adaptado de The Radiology Assistant - https://radiologyassistant.nl/
A. Trigonocefalia: fechamento da sutura metópica
B. Escafocefalia: fechamento da sutura sagital
C. Braquicefalia: fechamento das duas suturas coronais
D. Plagiocefalia: fechamento de sutura lambdoide
E. Plagiocefalia: fechamento de apenas uma sutura coronal
F. Plagiocefalia deformacional: todas as suturas estão abertas
Olhos
Alterações nas pálpebras: presença de pregas epicânticas, edema ou xantelasmas
Fechamento completo do globo ocular: retração da retração da palpebra superior e o sinal de von Graefe (ou sinal da pálpebra vagarosa).
Para investigar esse sinal, o examinador solicita ao paciente que olhe para cima e, a seguir, mova os olhos para baixo.
Na doença de Graves, a pálpebra superior não acompanha o globo ocular quando este se dirige para baixo.Também considera-se este sinal presente quando as palpebras acompanham imperfeitamente o globo ocular.Exoftalmia e alteração na movimentação do globo ocular
Coloração de conjuntiva
Presença de arcos corneais: correspondem à uma mudança degenerativa muito comum na população adulta, especialmente em pessoas mais velhas.
Sua presença também pode ser identificada em crianças com dislipidemias familiares.Pupilas e sua resposta à fotoestimulação (quadro 2.7).
Alterações na acuidade visual: diminuição na acuidade, borramento da visão, alteração de campos visuais
Lacrimejamento
Hipotireoidismo: edema palpebral pode ser observado nos casos de hipotireoidismo grave e sem tratamento
Hipertireoidismo: retração de pálpebra e exoftalmia, além de diminuição da movimentação do globo ocular; fotofobia e lacrimejamento excessivo; dor ocular; estrabismo; diplopia e borramento da visão
Dislipidemias familiares: xantelasmas e arcos corneais
Fonte: elaborado pelo autor
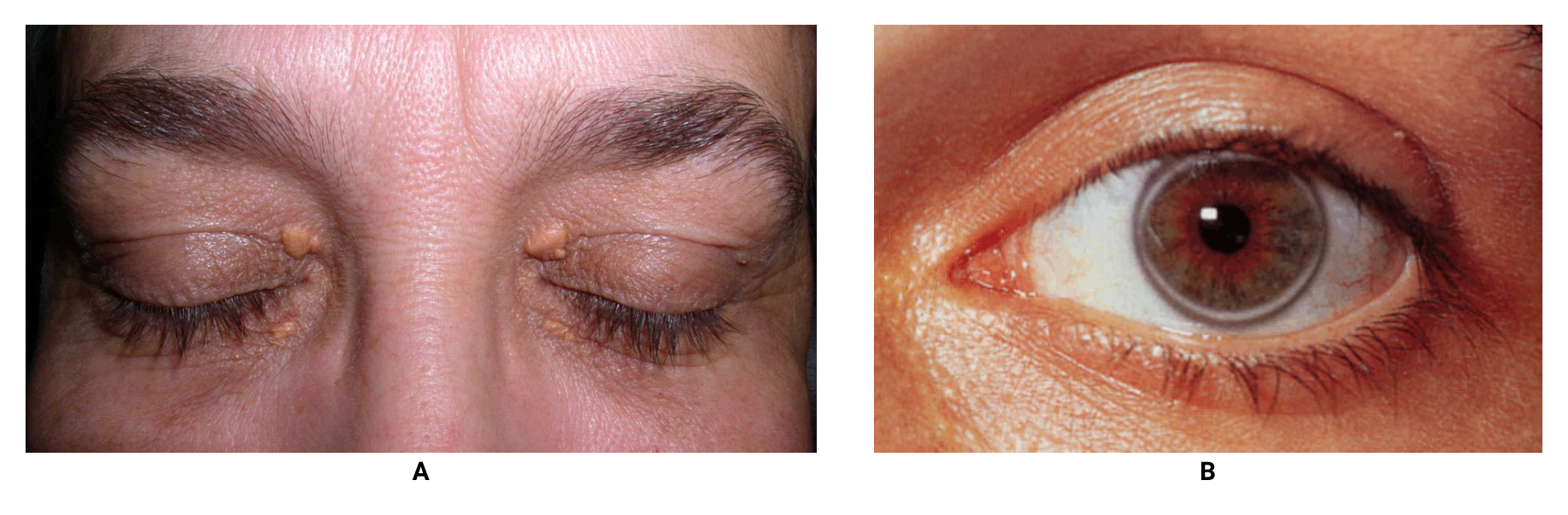
Imagens:
Figura A. xantelasmas (https://en.wikipedia.org/wiki/Xanthelasma)
Figura B. arco corneal (https://en.wikipedia.org/wiki/Arcus_senilis)
Boca
Lesões em mucosa oral: úlceras, aftas e erosões
Estado de conservação dos dentes
Dentinogênese imperfeita: é causada pela formação defeituosa da dentina.
As principais características são alteração na coloração dos dentes, que podem ser de cor amarelada, âmbar ou marrom acastanhado e deslocamento do esmalte, com consequente exposição do tecido dentário (figura 2.15).
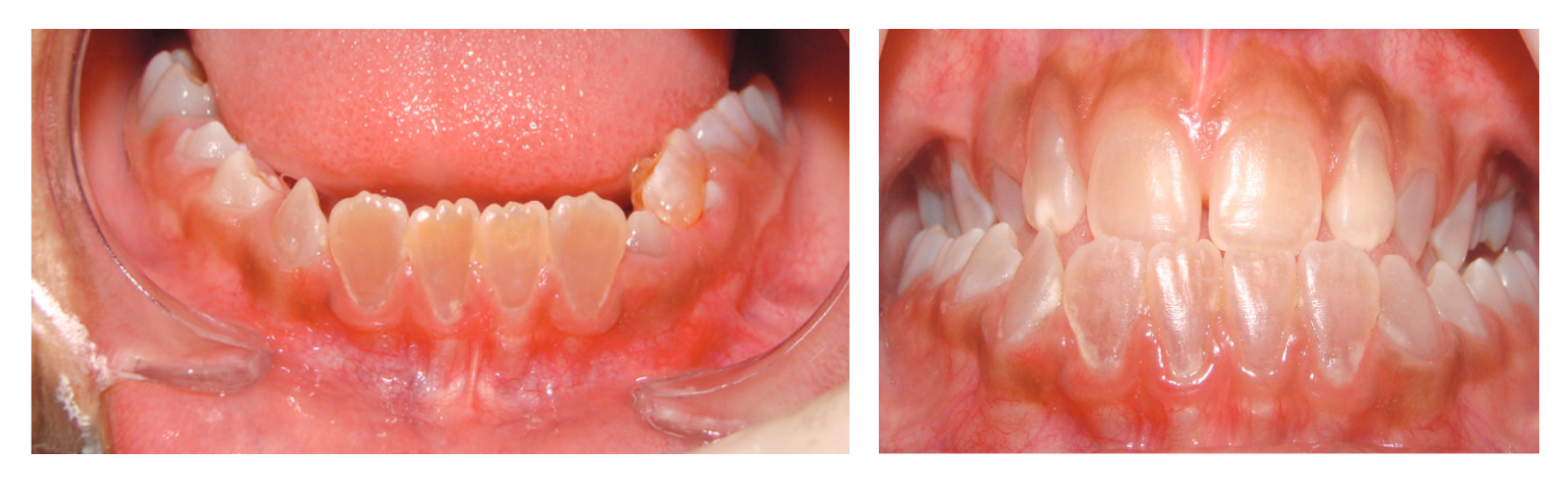
Imagens: Costa, FWG et al. Case Rep Dent (2014) - doi: 10.1155/2014/384292
Pescoço
Avaliar as características dos linfonodos cervicais: pesquisar a presença de linfonodomegalias (visíveis ou palpáveis) nas regiões cervicais anterior e posterior; supraclaviculares e na região occipital.
Exame da tireoide (ver Seção 2.2.5.1)
Coluna vertebral
Observar o paciente de frente, de costas e de ambos os lados, preferencialmente sem as vestimentas, e verificar a postura e simetria corporal (figura 2.16).
De frente e de costas (A e B): aspecto do tronco (que deve estar equilibrado na posição vertical); para o nivelamento dos ombros e das espinhas ilíacas ântero-superiores; o posicionamento da cicatriz umbilical; a altura dos joelhos; a orientação da patela e o posicionamento, forma e apoio dos pés .
Lateralmente: avaliar as curvaturas da coluna e o alinhamento dos membros inferiores, detectando posturas viciosas.
Teste de Adams (C): pode ser utilizado para avaliação de escoliose.
O paciente flexiona o tronco e, mantendo esta posição, o examinador observa as regiões dorsal e lombar à procura de desvios.
A saliência maior de uma das escápulas e/ou presença de giba indicam escoliose.
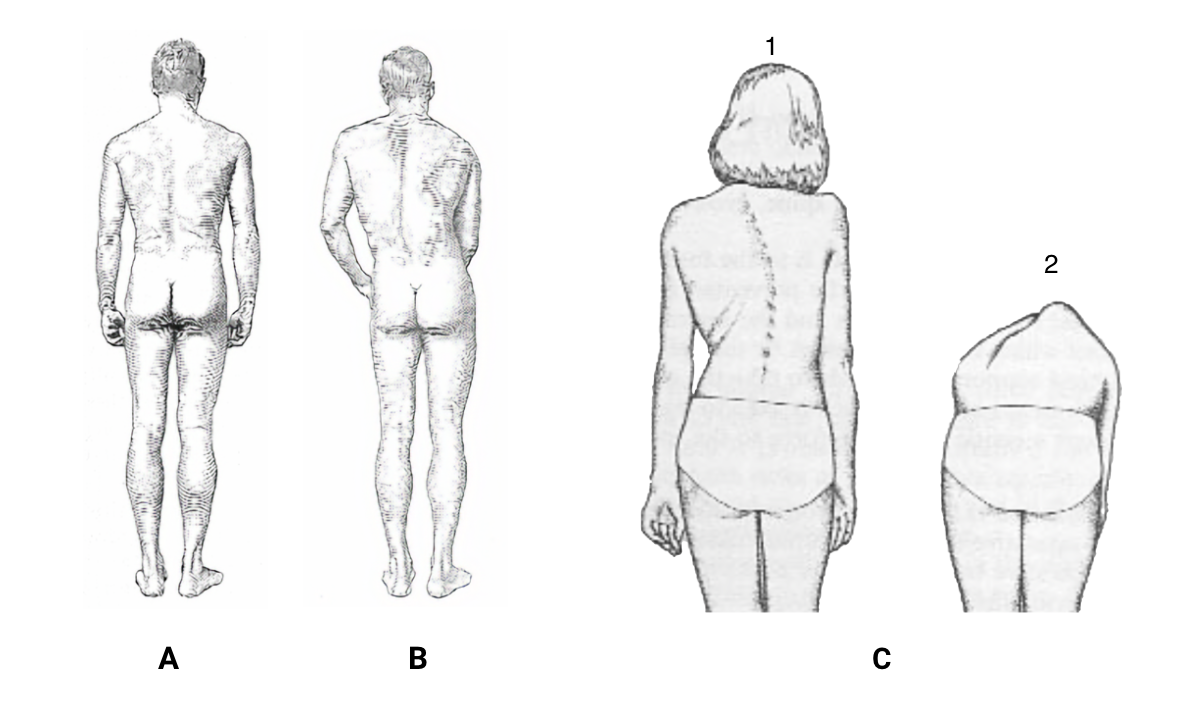
Legendas: A. visão posterior de coluna normal; B. visão posterior demonstrando desvio lateral da coluna (escoliose); C. Teste de Adams demonstrado um saliência maior de uma das escápulas
Imagens: Volpon, JB. Medicina Ribeirao Preto Online (1996) - doi: 10.11606/issn.2176-7262.v29i1p67-79
Membros e extremidades
Idealmente, deve ser feito com a criança em pé e com os pés posicionados o mais próximo possível um do outro.
Deformidades nos membros e articulações
Tamanho de mãos e pés
Forma dos dedos
Aspecto das unhas
Tórax
Realizar a ausculta cardíaca e pulmonar
Observar o tipo e ritmo respiratório
Presença de tiragens
Palpação do ictus cordis
Verificar a presença de frêmito
Palpação dos pulsos femurais: especialmente em meninas com baixa estatura e/ou dismorfismos fenotípicos.
Abdome
Observar alterações globais de forma e volume do abdome
Palpação superficial e profunda de todo abdome
Percussão e ausculta.
Pele e anexos
Pesquisar lesões de pele
Acantose nigricans: condição caracterizada por papilomatose e hiperqueratose da pele e manifesta-se como placas de coloração amarronzada geralmente localizadas nas axilas, pescoço, períneo e dobras inframamárias e inguinais (figura 2.17).
Sua extensão e gravidade podem ser avaliada pela escala proposta por Burke et al. (quadro 2.8).
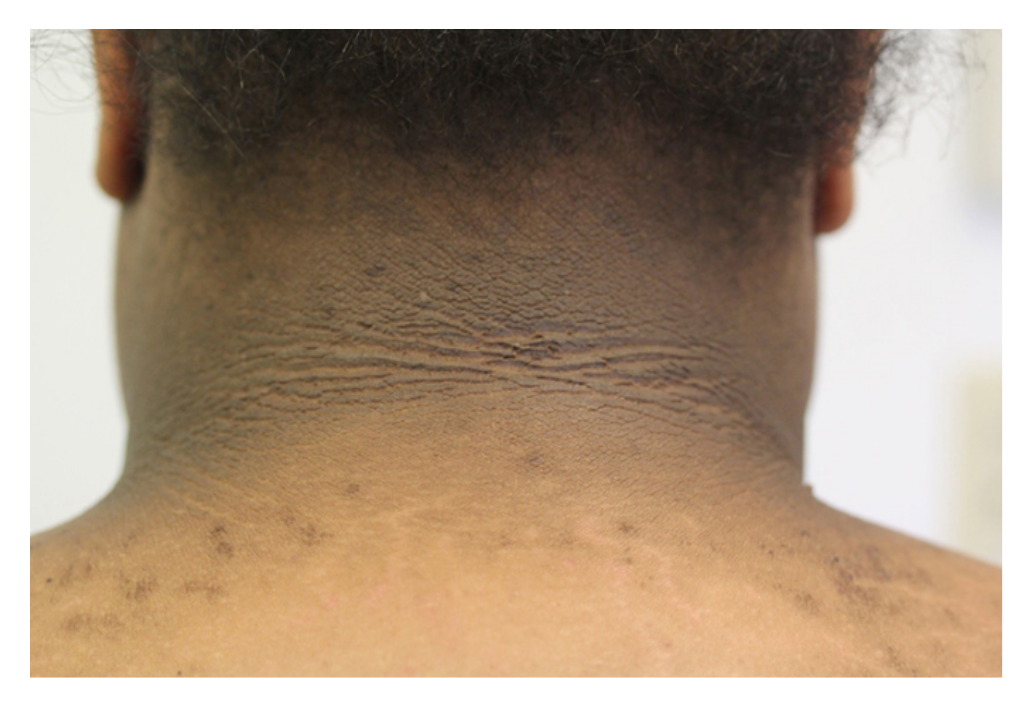
Imagem: Lause, M et al.Transl Pediatr (2017) - doi: 10.21037/tp.2017.09.08
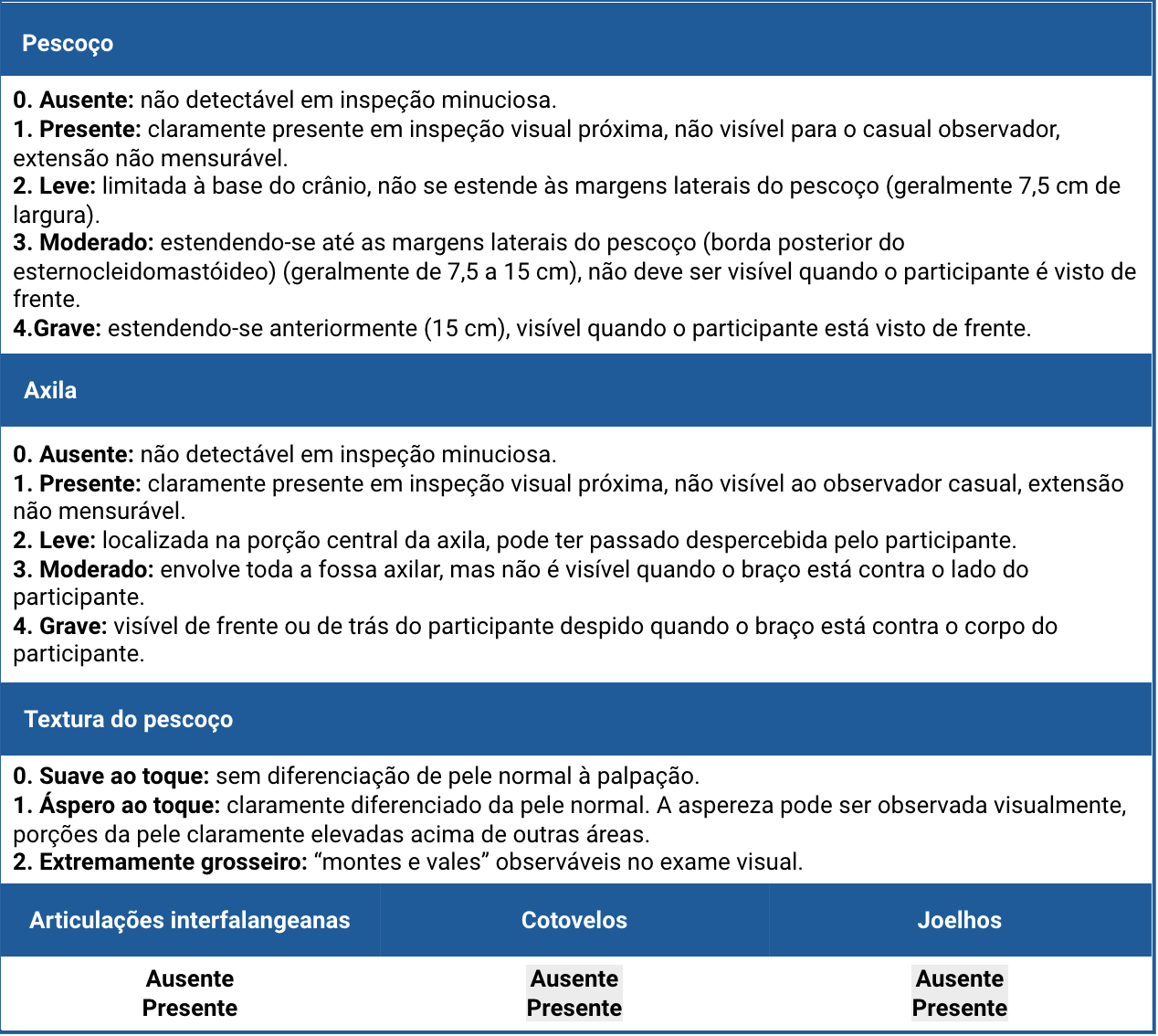
Fonte: Burke, JP et al. Diabetes Care (1999) - doi; 10.2337/diacare.22.10.1655
Fibromas
Presença e característica da pilificação corporal: avaliar a presença de hipertricose, hirsutismo e alopécia.
- Hipertricose: crescimento de pelos terminais em áreas onde elas normalmente não estão presentes, independentemente de serem regiões sensíveis aos efeitos de andrógenos.
- Hirsutismo: excesso de crescimento de pelos com um padrão de distribuição masculino, incluindo a área da barba (face e pescoço), costas, peito e abdome inferior causado por exposição a andrógenos e pode ser avaliado através da escala de Ferriman-Gallwey.
Os valores indicativo de hirsutismo variam conforme a etnia das pacientes (quadro 2.9).
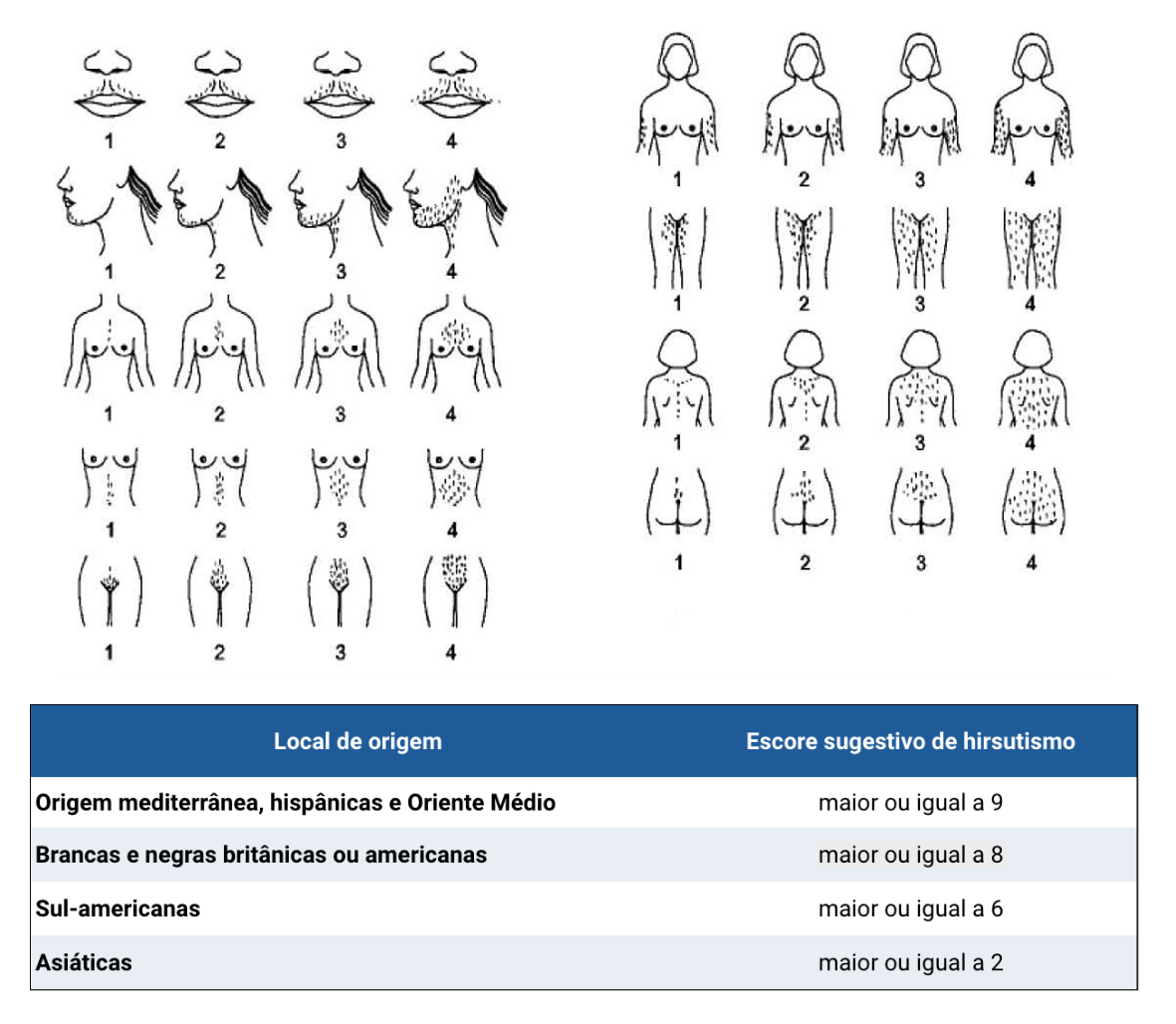
Fontes: Martin KA et al. J Clin Endocrinol Metab (2018) – doi: 10.1210/jc.2018-00241
Imagem: Azziz, R. Obstet Gynecol (2018) - doi: 10.1097/AOG.0000000000002698
Manchas e estrias: atentar-se à localização, forma e coloração
Pigmentação anormal da pele: principalmente em axilas, períneo, areola; superfícies extensoras das articulações interfalangianas; mucosa oral; lingua e lábios, como observada em pacientes com insuficiência adrenal primária
Textura da pele
Excesso de oleosidade da pele
Presença de acne e suas características
Xantomas: caracterizadas por pápulas amarelas com base eritematosa, localizadas principalmente em superfícies extensoras de joelhos e cotovelos e em nádegas ou xantelasmas, coleção de colesterol de coloração amarelada e bem delimitada localizada geralmente nas pálpebras ou ao redor delas.
Resistência insulínica e diabetes mellitus tipo 2: acantose nigricans
Hiperandrogenismo: alopecia androgência, acne vulgar, seborreia e hirsutismo
Hipertireoidismo: transpiração excessiva; queda de cabelo; prurido; pele quente e seca; onicólise. Nos casos mais graves, pode ser encontrada a acropaquia
Hipercortisolismo (síndrome de Cushing): atrofia da pele; estrias de coloração violácea, principalmente em abdome e coxas; demora na cicatrização; hematomas após trauma leve; acne e acúmulo de gordura em locais típicos como bochechas (fácies em lua-cheia); região supraclavicular e região dorsocervical (giba)
Insuficiência adrenal primária (doença de Addison): diminuição da quantidade de pelos e hiperpigmentação generalizada principalmente em axilas, períneo, areola, superfícies extensoras das articulações interfalangianas e em mucosa oral, lingua e lábios
Dislipidemias familiar (hipercolesterolemia e hipertrigliceridemia): xantomas localizados em superfícies extensoras de joelhos e cotovelos e em nádegas ou xantelasmas
Exame físico específico
Exame da tireoide
- Inspeção da tireoide: o examinador deve observar a presença de bócio ou nodulações:
1. inicialmente, a inspeção da tireoide deve ser feita com o paciente sentado, com a cabeça do paciente em posição neutra e examinador posicionado na frente do paciente.
2. a seguir, orientar o paciente a deglutir um pouco de líquido.
3. por fim, fazer a inspeção da região cervical com o paciente fazendo leve extensão da cabeça para trás. Normalmente, a tireoide não é visível, exceto em crianças muito emagrecidas.
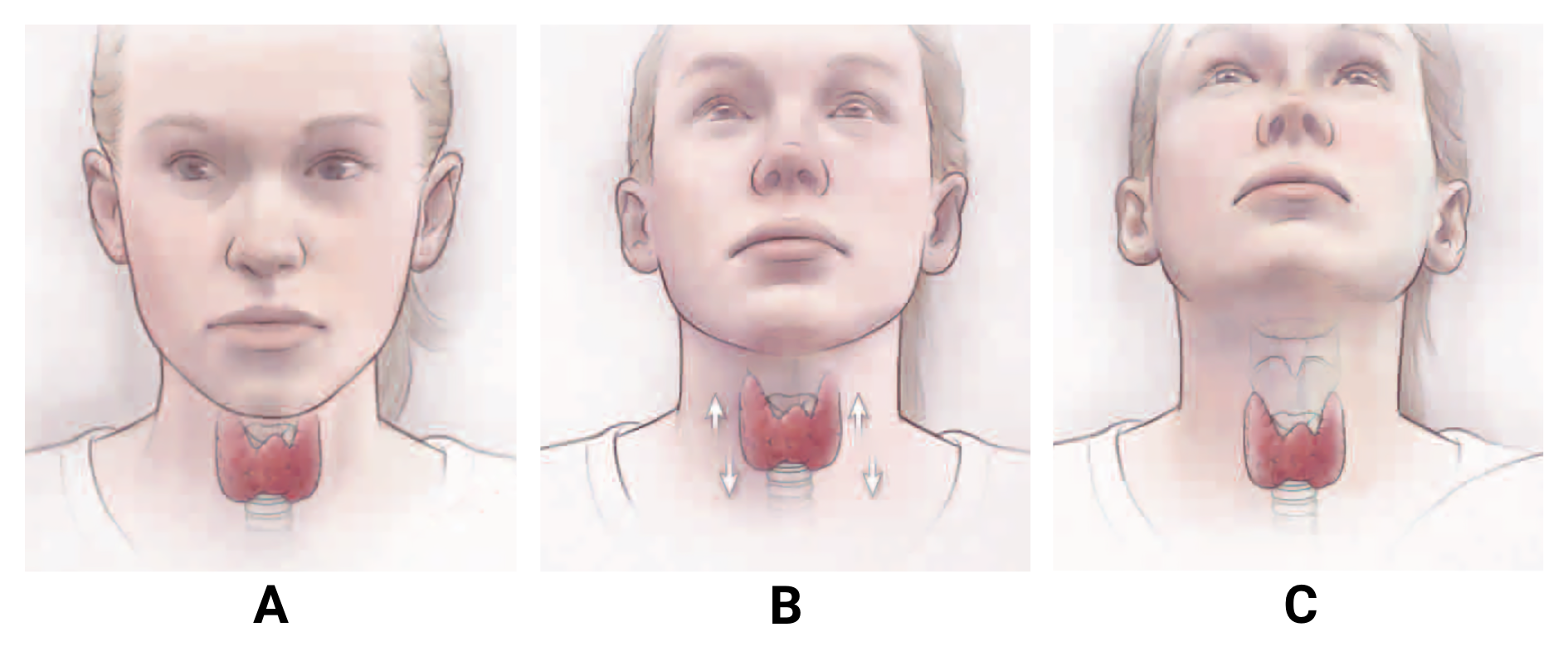
Legenda: A. paciente com a cabeça em posição neutra; B. paciente deglutindo um pouco de líquido; C. paciente com a cabeça em leve extensão cervical
Imagem: Hanley, P et al. JAMA Pediatr (2016) - doi: 10.1001/jamapediatrics.2016.0486
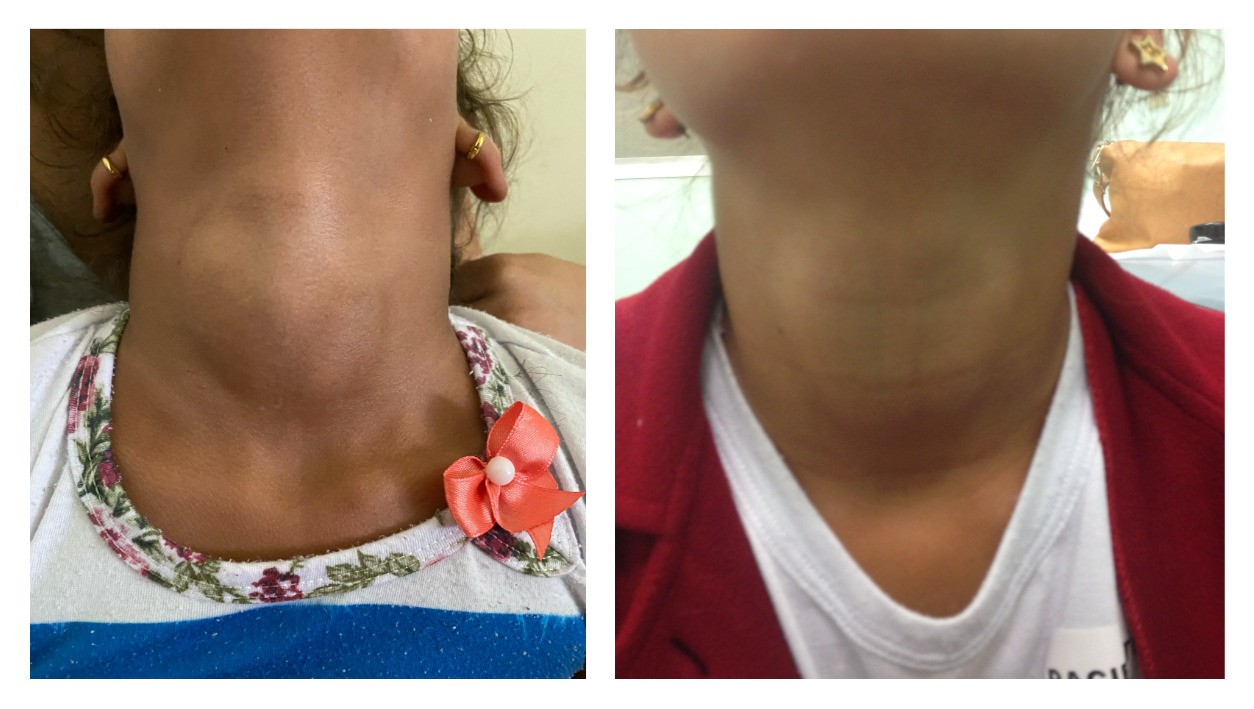
Imagens: arquivo pessoal (uso autorizado pelas famílias)
- Palpação da tireoide: é feita com o paciente sentado e com a cabeça discretamente fletida para cima (figura 2.20).
1. inicialmente, deve-se palpar a região cervical, localizando as cartilagens tireoide e cricoide e a membrana cricotireoide. A tireoide situa-se imediatamente abaixo da membrana cricotireoidea.
2. a seguir, deve mover os dedos lateralmente, correndo-os suavemente sobre cada lobo da tireoide
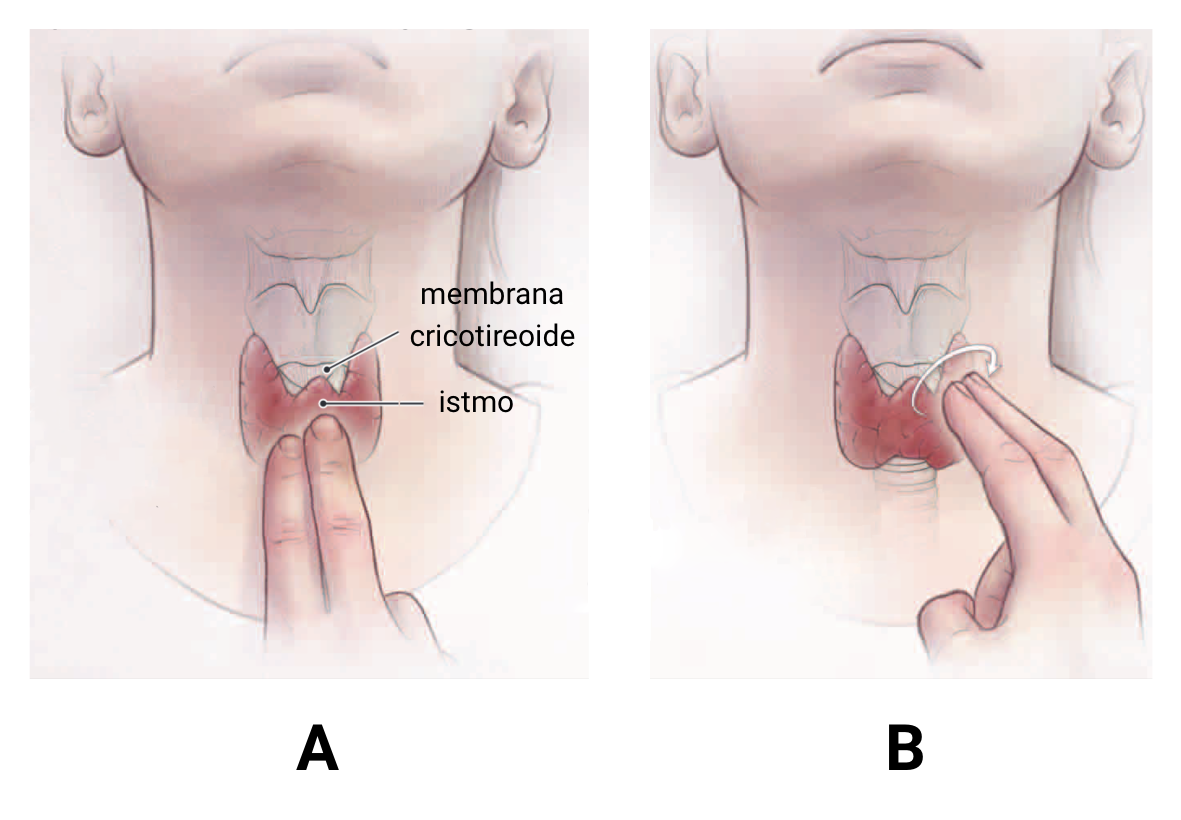
Legenda: A. identificação da glândula tireoide, localizada pouco abaixo da membrana cricotireoide; B. palpação dos lobos tireoidianos
Imagem: Hanley, P et al. JAMA Pediatr (2016) - doi: 10.1001/jamapediatrics.2016.0486
Exame das mamas
O exame das mamas deve ser feito com o paciente deitado em decúbito dorsal e com os braços estendidos ao lado do corpo.
Devem ser aferidos e registrado o diâmetro das glândulas mamárias, das areolas e do mamilos, bem como o grau de pigmentação.
Crianças pré-púberes: as glândulas mamárias podem não ser palpáveis ou ter um diâmetro entre 0,5 e 1 cm.
As areolas e os mamilos normalmente são pouco pigmentadas e seus diâmetros variam entre 0,5 e 0,7 cm e menor que 0,5 cm, respectivamentePacientes púberes: registrar se o aumento das mamas é uni ou bilateral e verificar a presença de ulcerações, deformidades ou retrações em mamas e mamilos e fazer a palpação das mamas nos quatro quadrantes.
Meninas: o grau de desenvolvimento puberal deve ser avaliado pela escala de estadiamento puberal de Tanner (ver abaixo)
Meninos: o grau de ginecomastia pode ser classificado de acordo com a classificação de Cordova e Moschella (figura 2.21):
- Grau I: aumento do diâmetro das glândulas mamárias com discreta protrusão glandular limitada à região areolar
- Grau II: hipertrofia moderada de todos os componentes estruturais da mama, com o complexo mamilo-areolar acima da dobra inframamária
- Grau III: hipertrofia importante das glândulas mamárias, com ptose glandular e complexo mamilo-areolar na mesma altura ou até 1 cm abaixo da dobra inframamária
- Grau IV: hipertrofia importante das glândulas mamárias, com ptose grave, redundância da pele e complexo mamilo-areolar mais de 1 cm abaixo da dobra inframamária.
- Grau I: aumento do diâmetro das glândulas mamárias com discreta protrusão glandular limitada à região areolar
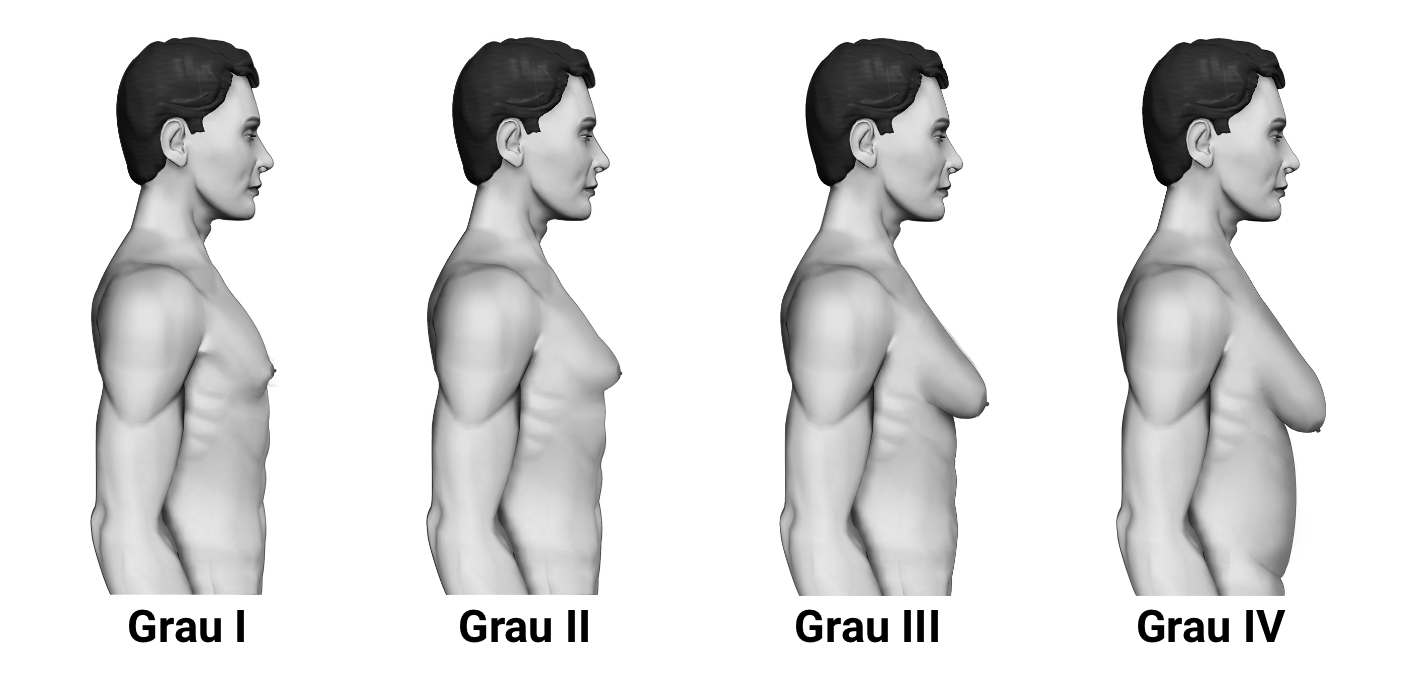
Imagem: adaptado de Barros, ACSD, Sampaio M CM. Sao Paulo Med J (2012) - doi: 10.1590/S1516-31802012000300009
Fonte: Cordova A, Moschella F. J Plast Reconstr Aesthet Surg (2008)- doi: 10.1016/j.bjps.2007.09.033
Exame genital
Genitália feminina
Identificar a presença de sinéquias e corrimentos
Tamanho do clitóris
Localização do meato uretral
Sinais de virilização da genitália externa: crianças com atipia genital podem apresentar graus variados de virilização da genitália externa, que deve ser avaliada pela escala de virilização de Prader (figura 2.22), desenvolvida para avaliação de crianças 46,XX com hiperplasia adrenal congênita:
- 1. Clitoromegalia sem fusão labial
- 2. Clitoromegalia e fusão labial posterior
- 3. Grande grau de clitoromegalia, orifício urogenital perineal e fusão labial posterior quase completa
- 4. Virilização muito importante do clitóris (fallus), seio urogenital tipo uretra na base do fallus, fusão labial completa
- 5. Clitóris peniano, meato uretral na ponta do fallus e lábios semelhante ao escroto
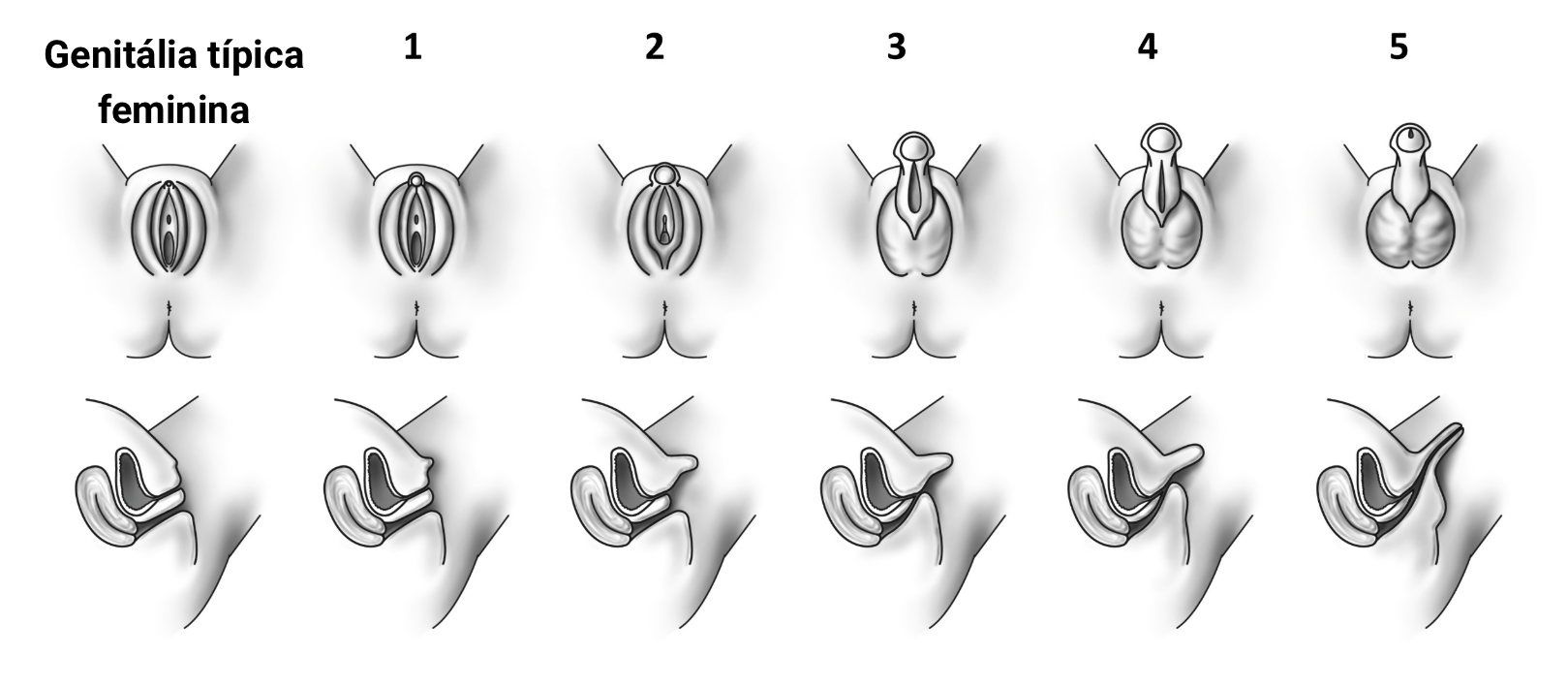
Imagem: adaptado de Turcu, AF; Auchus, RJ. Endocrinol Clin N Am (2015) - doi: 10.1016/j.ecl.2015.02.002
- Relação anogenital: é a distância entre o ânus e a forquilha posterior da vagina dividida pela distância entre o ânus e a base do clitóris/falo.
Uma relação superior a 0,5 indica fusão labial posterior devido à ação androgênica
Genitália masculina
Identificar a localização dos testículos e o volume testicular: utilizar o orquidômetro de Prader ou o orquidômetro de Takihara para determinação do volume testicular.
Na falta do orquidômetro, o volume testicular também pode ser determinado pela aferição do comprimento (distância entre os polos superior e inferior do testículo) e do diâmetro maior, e calculado matematicamente, através da fórmula de determinação do volume oval: \small{\text{0,71} \times \text{diâmetro} \times \text{(comprimento)}^\text{2}}.Grau de desenvolvimento do escroto e presença de malformações
Tamanho peniano: deve ser aferido com o paciente deitado em decúbito dorsal, com o pênis em estado não ereto e tracionado suavemente.
Crianças maiores: utilizando uma régua com cantos arredondados ou um abaixador de língua que deve ser colocado sobre o púbis, o examinador deve deprimir completamente a gordura suprapúbica e medir o comprimento desde a sua base até a extremidade distal da glande.
O diâmetro pode ser obtido a partir da medida da circunferência do pênis.Recém-nascidos, lactentes ou crianças com atipia genital: a aferição pode ser realizada utilizando uma seringa descartável de 10 mL de forma modificada, cortando a ponta com agulha, introduzindo o êmbolo na ponta cortada e fazendo uma marcação em centímetros.
Posicionando o anel de retenção em direção do púbis, o pênis é introduzido dentro da seringa e o anel de retenção é pressionado firmemente para deprimir a gordura suprapúbica.
O êmbolo é puxado suavemente e, através da sucção, o pênis fica parcialmente ereto, permitindo a leitura da escala marcada (figura figura 2.24).
Os valores normais de tamanho e diâmetro para recém-nascidos, crianças maiores e adolescentes podem ser encontrados na figura 2.23.
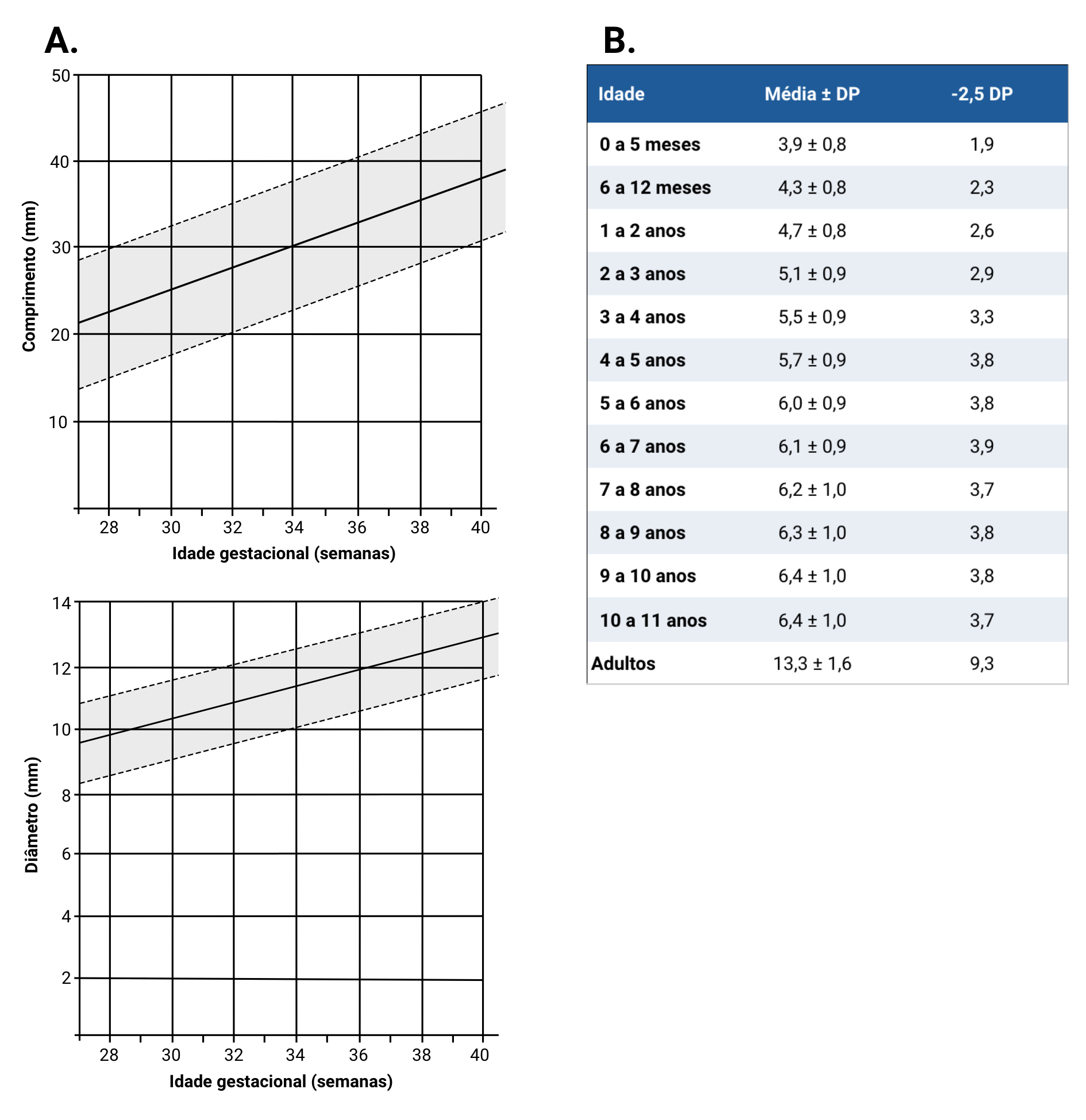
Legenda: A. comprimento e diâmetro normais em recém-nascidos; B. referências para o comprimento peniano (média ± desvio-padrão, DP) e comprimento considerado micropênis de acordo com a faixa etária.
Fontes: adaptado de A. Feldman, KW; Smith, DW. J Pediatr (1975) - doi: 10.1016/S0022-3476(75)80969-3; B. Gabrich, PN et al. J Pediatr Rio J (2007) - doi: 10.1590/S0021-75572007000600008
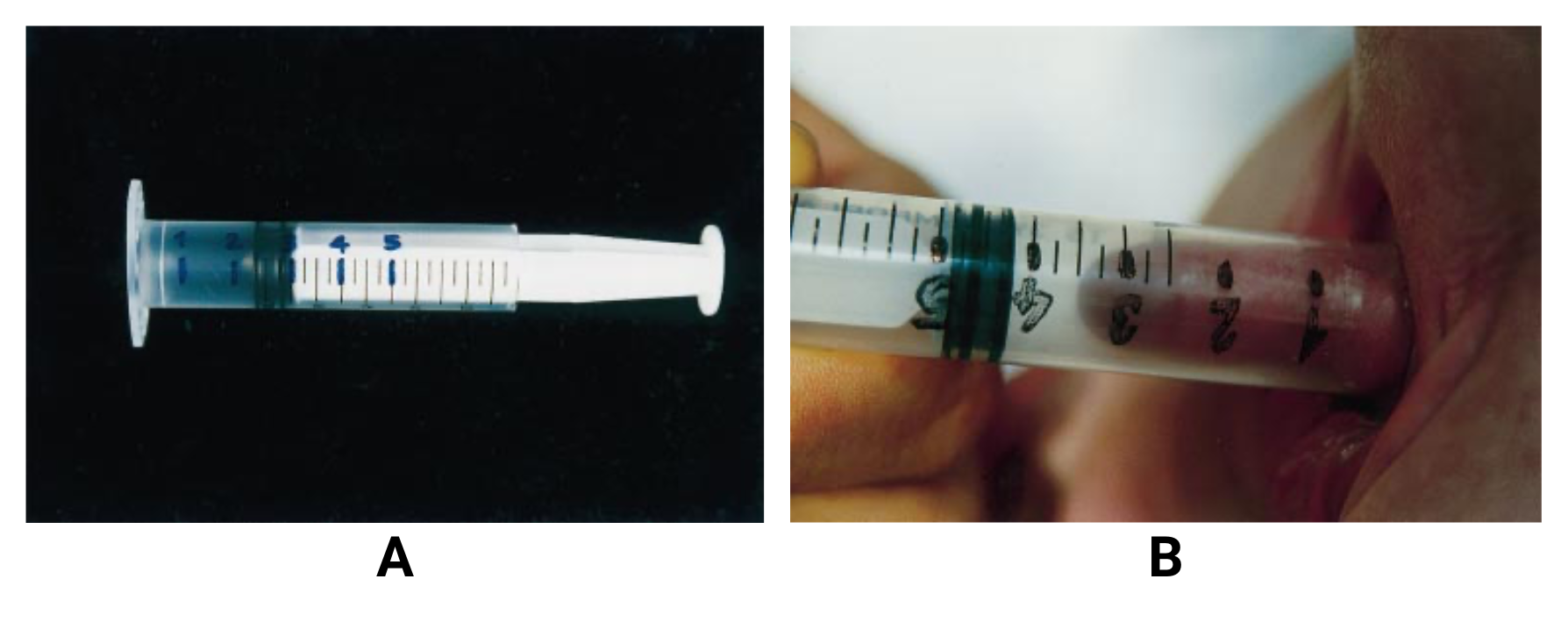
Imagem: Özbey, H et al. (1999) - doi: 10.1046/j.1464-410x.1999.00366.x
- Localização do meato uretral: normalmente está localizado na porção mais distal da glânde, na ponta (figura 2.25).
As hipospádias são defeitos congênitos urogenitais no qual o meato uretral está localizado na face ventral do pênis, mais proximal do que sua localização usual e podem ser classificadas como:- Anterior
- Peniana
- Peno-escrotal
- Perineal
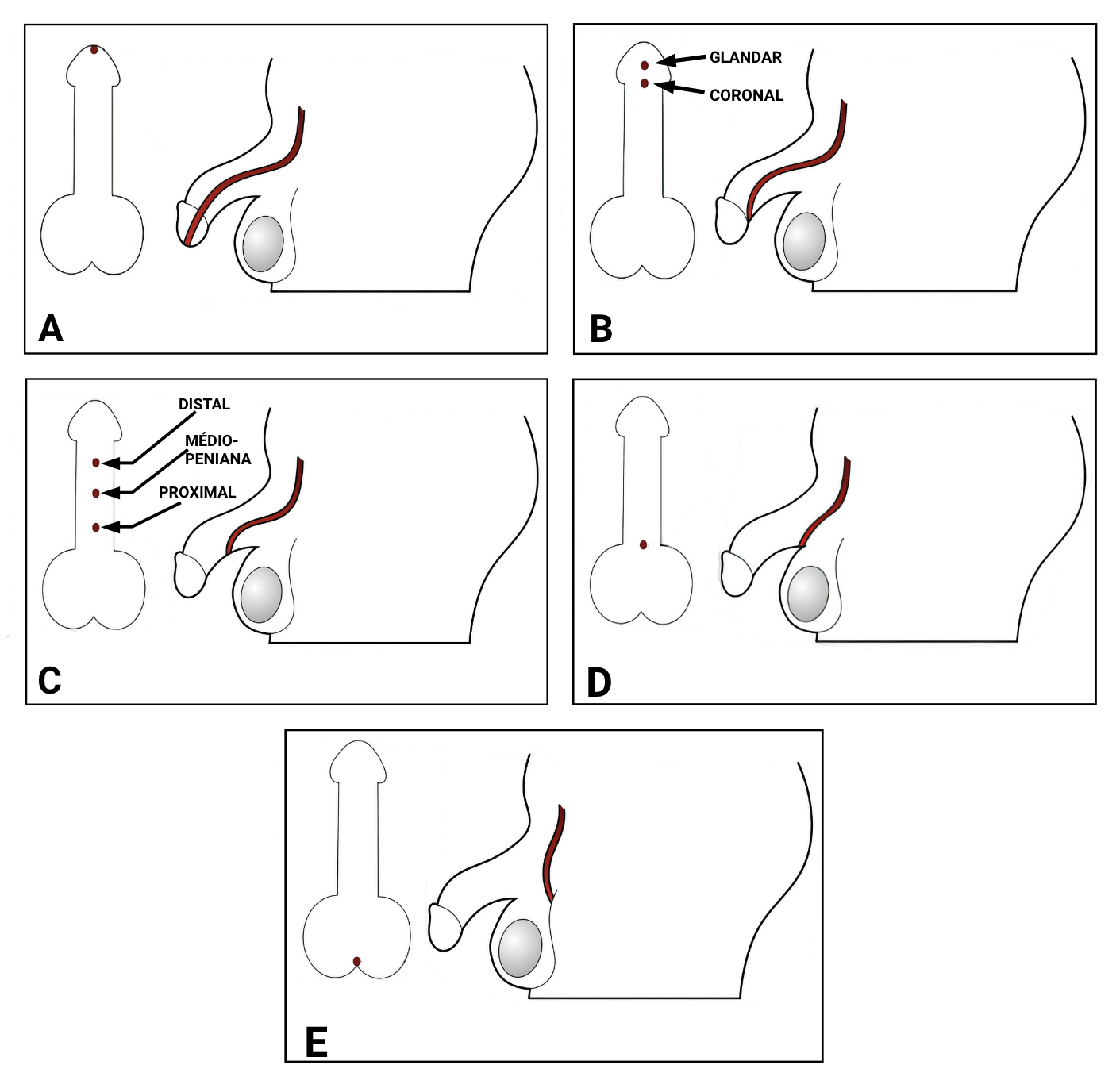
Legendas: A. uretra tópica; B. hipospádia anterior (glandar ou coronal), C. hipospádia peniana (distal, mediopeniana ou proximal), D. hipospádia peno-escrotal; E. hipospádia perineal.
Imagem: elaborada pelo autor
- Escore de Quingley: escala visual que pode ser utilizada na avaliação da genitália externa de crianças 46,XY com suspeita de insensibilidade androgênica
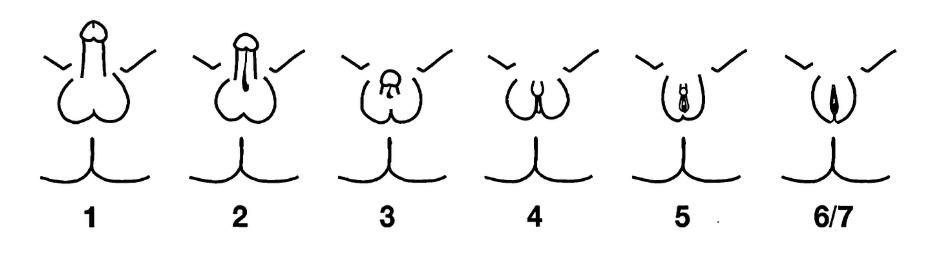
Fonte: Quingley, CA et al. Endocr Rev (1995) - doi: 10.1210/edrv-16-3-271
Estadiamento puberal de Tanner
A avaliação do desenvolvimento das características sexuais secundárias pode ser feito pelo sistema de estadiamento de Tanner, publicados por Marshall e Tanner, que classifica o grau de maturidade sexual das mamas e genitália masculina em cinco estágios e a grau de desenvolvimento de pilificação pubiana em seis estágios, conforme as figuras abaixo.
Mamas
- M1: mama infantil, com elevação somente da papila.
- M2: desenvolvimento do broto mamário, caracterizado por aumento da consistência da glândula (consistência de uma azeitona ou linfonodo) e aumento da glândula mamária abaixo do mamilo, com elevação da areola e papila, formando uma pequena saliência. Pode ocorrer aumento no diâmetro da areola e modificação de sua textura.
- M3: maior aumento das glândulas mamárias mama e da areola, mas sem separação de seus contornos; acúmulo de gordura periglandular, levando ao aumento progressivo do volume mamário
- M4: glândulas mamárias, areola e volume mamário continuam a aumentar. Aparecimento de uma segunda saliência acima do contorno da mama.
- M5: contorno areolar novamente incorporado ao contorno da mama que atinge o tamanho e a forma do adulto, embora possam continuar a se desenvolver até os 18 anos.
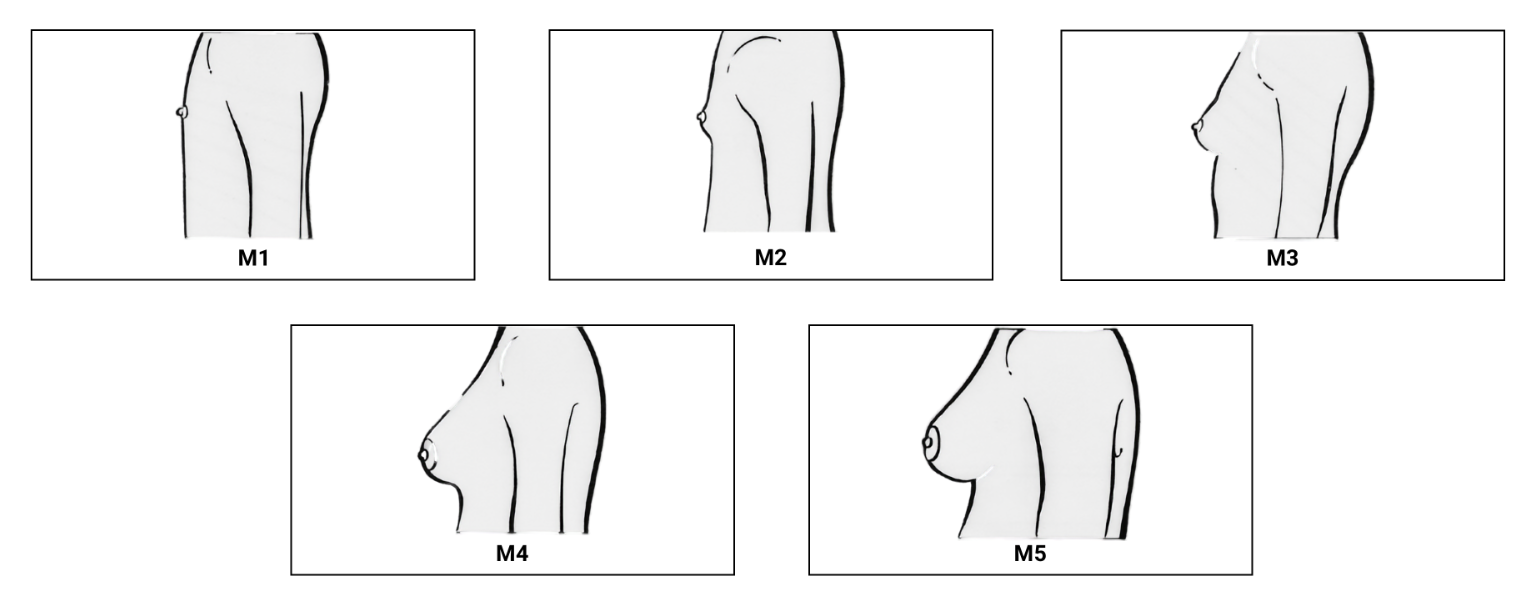
Imagem: adaptado de Sociedade Brasileira de Pediatria - disponível no site: https://www.sbp.com.br/departamentos/endocrinologia/desenvolvimento-puberal-de-tanner/
Genitália masculina
- G1: pênis, testículos e escroto de tamanho e proporções infantis.
- G2: aumento do volume testicular (maior que 4 cm^{\text{3}}) e da pele do escroto
- G3: crescimento peniano, principalmente em comprimento e aumento progressivo do volume testicular e do escroto
- G4: crescimento peniano, principalmente em diâmetro, com aumento progressivo do comprimento; desenvolvimento da glande; pigmentação do escroto e aumento progressivo de testículos e escroto
- G5: desenvolvimento completo da genitália. Tamanho e forma de adulto.
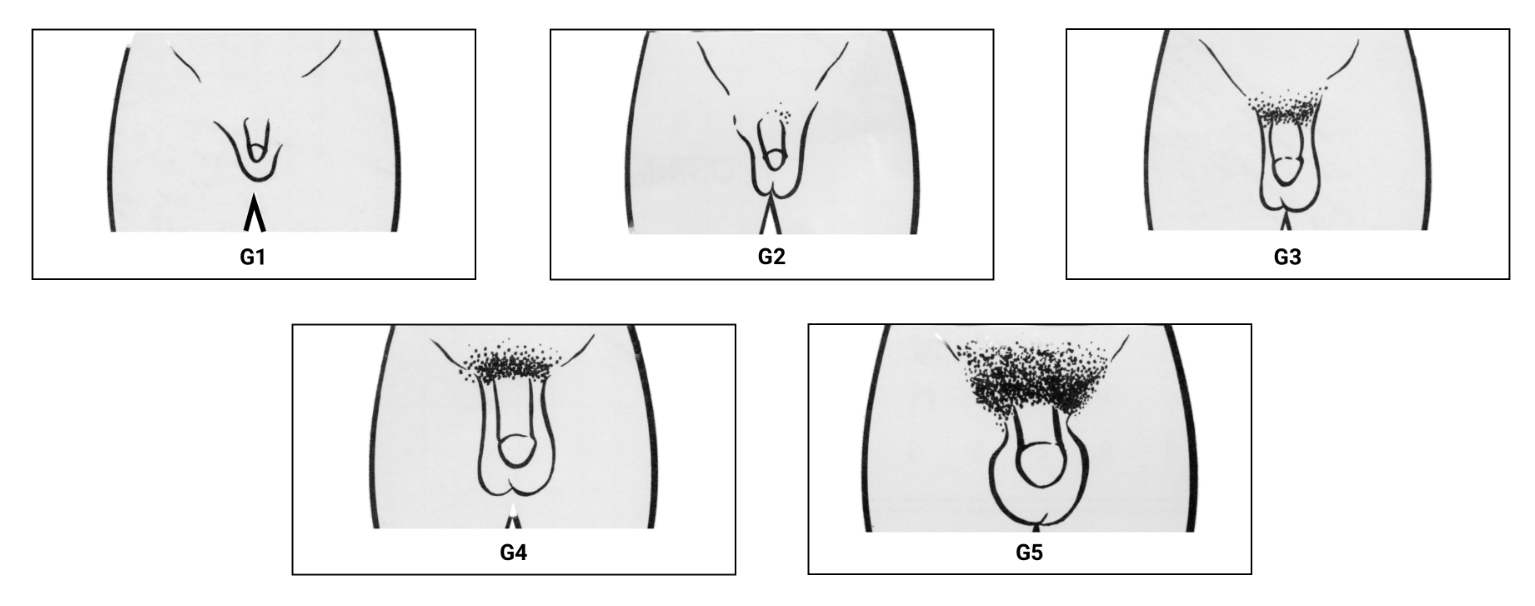
Imagem: adaptado de Sociedade Brasileira de Pediatria - disponível no site: https://www.sbp.com.br/departamentos/endocrinologia/desenvolvimento-puberal-de-tanner/
Pilificação (meninos e meninas)
- P1: ausência de pelos pubianos.
- P2: aparecimento de pelos longos e finos, levemente pigmentados, lisos ou pouco encaracolados
- P3: maior quantidade de pelos, mais grossos, escuros e encaracolados que se espalham pela sínfise púbica.
- P4: pelos do tipo adulto, cobrindo a região púbica, mas ainda sem atingir a face interna das coxas
- P5: pelos pubianos iguais ao do adulto, tanto distribuição como em quantidade, invadindo a face interna das coxas
- P6: pelos pubianos semelhantes ao estadio P5, porém alcançam para regiões acima da região púbica
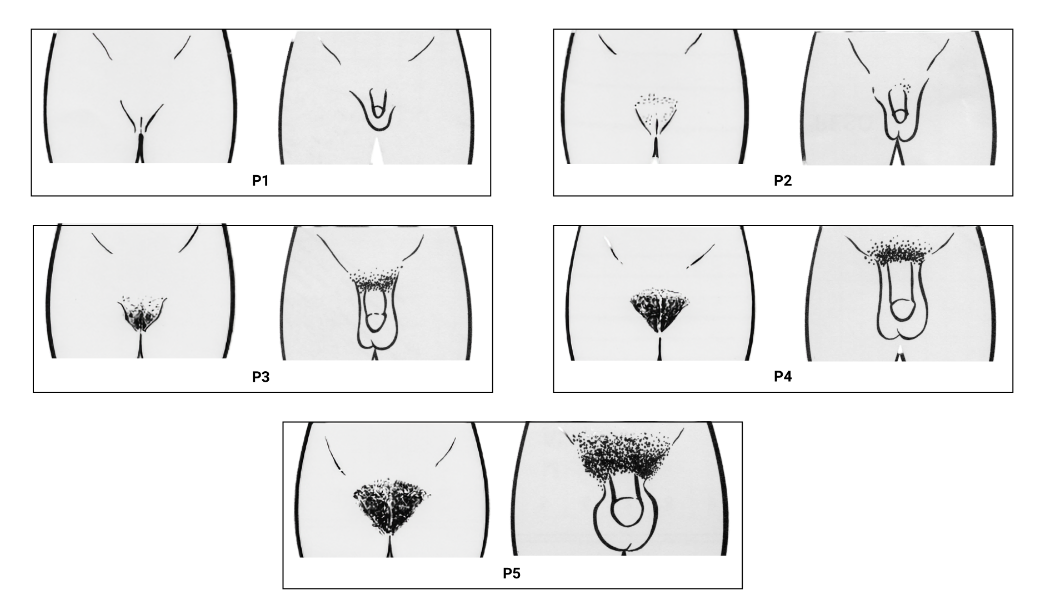
Imagem: adaptado de Sociedade Brasileira de Pediatria - disponível no site: https://www.sbp.com.br/departamentos/endocrinologia/desenvolvimento-puberal-de-tanner/
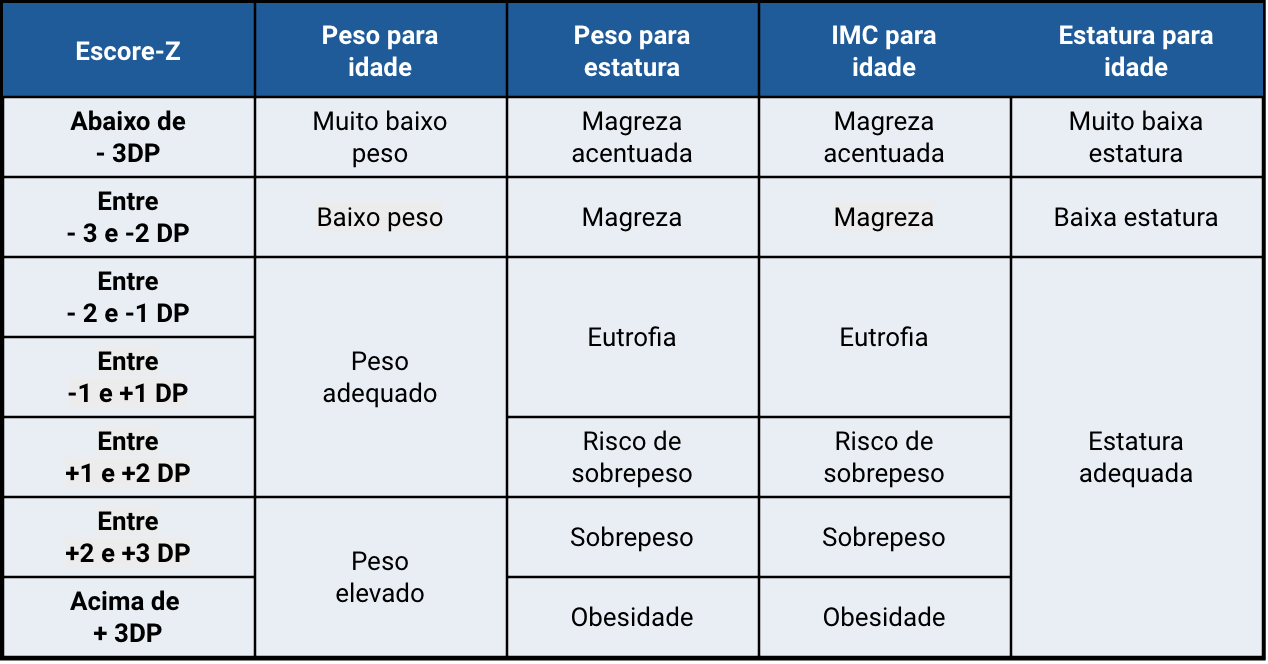
Avaliação nutricional

Fonte: adaptado de Sociedade Brasileira de Pediatria - Manual de Avaliação Nutricional. 2a ed (2021) - isbn: 978-65-992921-2-5
Fonte: adaptado de Sociedade Brasileira de Pediatria - Manual de Avaliação Nutricional. 2a ed (2021) - isbn: 978-65-992921-2-5
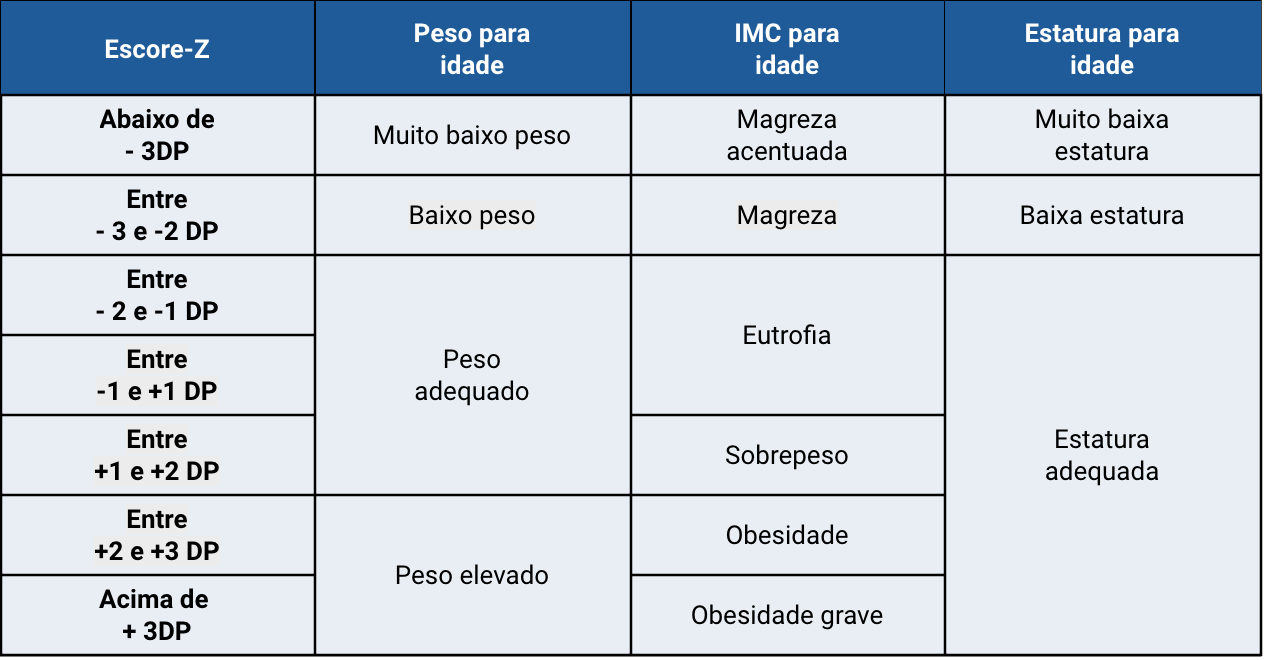
Fonte: adaptado de Sociedade Brasileira de Pediatria - Manual de Avaliação Nutricional. 2a ed (2021) - isbn: 978-65-992921-2-5
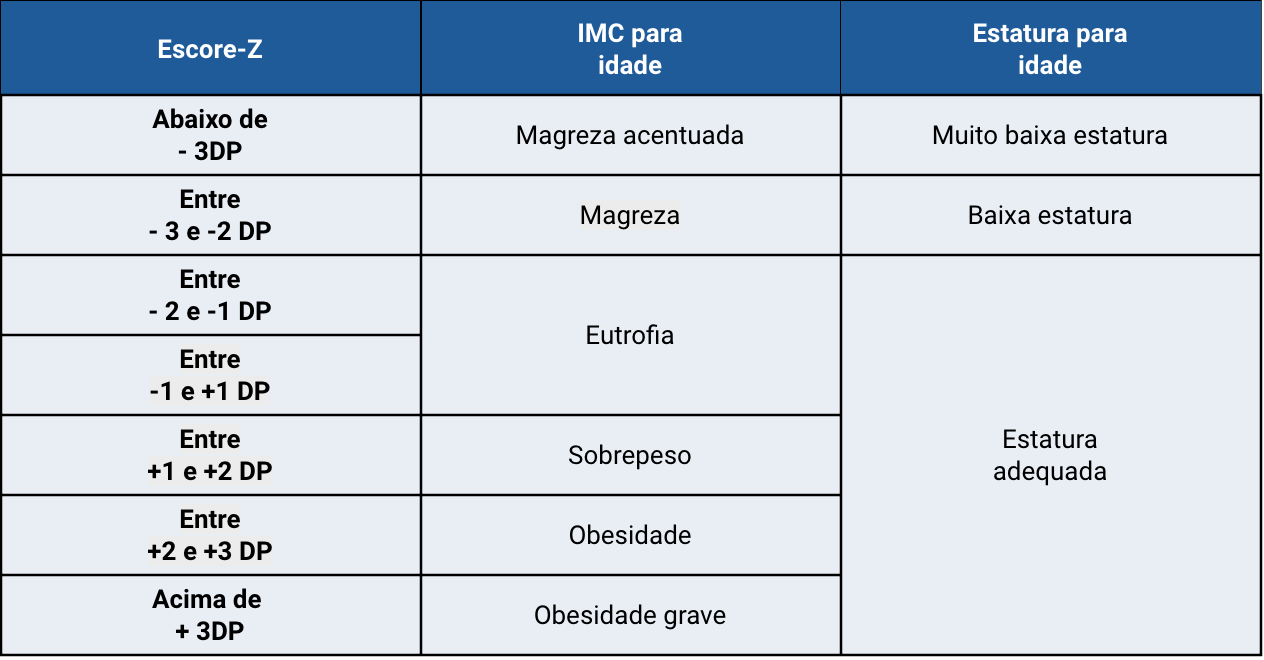
adaptado de Sociedade Brasileira de Pediatria - Manual de Avaliação Nutricional. 2a ed (2021) - isbn: 978-65-992921-2-5
Avaliação do crescimento
Curvas e referenciais de crescimento
O preenchimento das curvas de crescimento é essencial para a documentação e avaliação do crescimento da criança. Quando corretamente anotada, ela fornece todas as informações necessárias para uma melhor avaliação do padrão de crescimento.
Na temos um exemplo de curva de crescimento adequadamente preenchida. Informações como as estaturas dos pais, informando se foi aferida ou referida, da estatura alvo e seus limites (± 7 cm) e sua correta anotação na curva facilitam a avaliação do canal de crescimento familiar
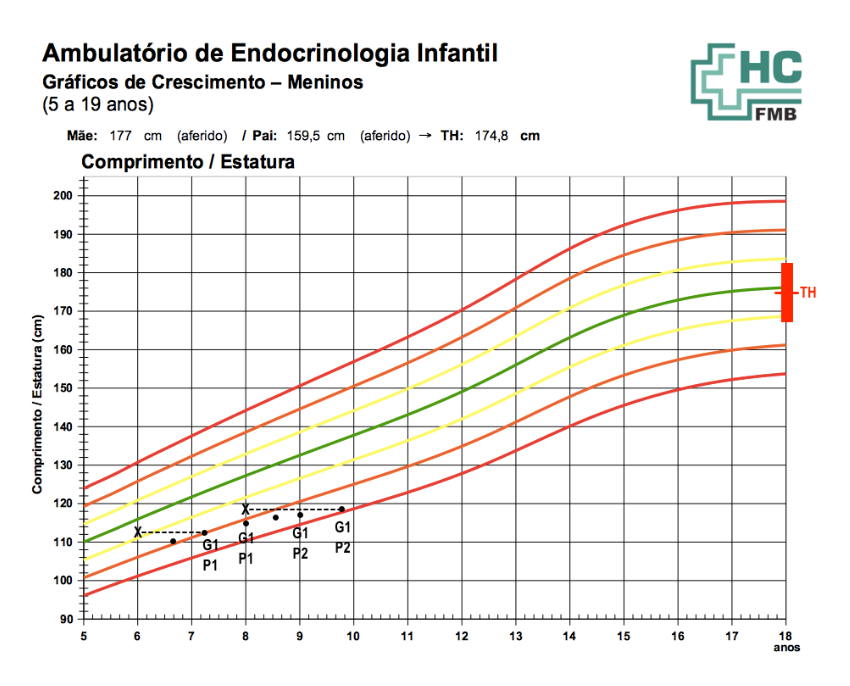
Fonte: elaborado pelo autor
Outro dado relevante é o estadiamento puberal do paciente na época daquela aferição. As idades ósseas podem ser anotadas como um “x”.
O peso e o comprimento de crianças nascidas prematuramente deve ser ajustado de acordo com a idade gestacional.
Previsão de estatura final
Uma vez determinada a IO é possível prever, matematicamente, a estatura final. Um dos métodos utilizados para o cálculo da previsão de estatura final (PEF) foi publicado em 1952 por Bayley-Pinneau (anexo).
Os valores descritos representam a porcentagem (em valores absolutos) da estatura final. Para cálculo da previsão de estatura final, considera-se idade óssea “compatível” se ela encontra-se até 1 ano atrasada ou adiantada em relação à idade cronológica.
Outra ferramenta de PEF que pode ser utilizada é a Adult Height Predictor, disponível no site BoneXpert.
Bibliografia sugerida
- Barros, ACSD, Sampaio M CM. Gynecomastia: physiopathology, evaluation and treatment. Sao Paulo Med J. 2012;130(3):187–97
- Burke JP, Hale DE, Hazuda HP, Stern MP. A quantitative scale of acanthosis nigricans. Diabetes Care. 1999;22(10):1655–9.
- Carvalho, MFPP. Desenvolvimento normal. Tratado de Pediatria - Sociedade Brasileira de Pediatria. 4 ed. Barueri, SP: Manole, 2017
- Chumlea WMC, Guo SS, Steinbaugh ML. Prediction of stature from knee height for black and white adults and children with application to mobility-impaired or handicapped persons. J Am Diet Assoc. 1994;94(12):1385-91.
- Cordova A, Moschella F. Algorithm for clinical evaluation and surgical treatment of gynaecomastia. J Plast Reconstr Aesthet Surg. 2008;61(1):41-9
- Crafa A, Condorelli RA, Cannarella R, Aversa A, Calogero AE, La Vignera S. Physical Examination for Endocrine Diseases: Does It Still Play a Role? J Clin Med. 2022;11(9):2598.
- Dover AR, Zammitt N. The endocrine system. Em: Dover AR, Inner A, Fairhurst K, organizadores. Macleods Clinical Examination. 15th ed. 2023. p. 219–38.
- Douglas M. Neurology of endocrine disease. Clin Med (Lond). 2010;10(4):387–90.
- Gabrich PN, Vasconcelos JSP, Damião R, Silva EA. Avaliação das medidas do comprimento peniano de crianças e adolescentes. J Pediatr (Rio J). 2007;83(5):441–6
- Gill D, O’Brian N. Paediatric Clinic Examination Made Easy. 6th ed.London: Elsevier Limited; 2018. 314 p.
- Hanley P, Lord K, Bauer AJ. Thyroid Disorders in Children and Adolescents: A Review. JAMA Pediatr. 2016;170(10):1008-19
- Hillier SG. 100 years of hormones: pathway biology as the fifth force in endocrinology. Journal of Endocrinology (2005);184(1):3-4.
- Kiesler J, Ricer R. The abnormal fontanel. Am Fam Physician. 2003;67(12):2547–52.
- Kliegman R, Behrman RE, Stanton B, Geme JWS, Schor NF. Nelson Textbook of Pediatrics. 20th ed. Kliegman R, Behrman RE, Stanton B, St. Geme (III) JW, Scho NF, editors. Elsevier; 2016.
- Lause M, Kamboj A, Fernandez Faith E. Dermatologic manifestations of endocrine disorders. Transl Pediatr. 2017;6(4):300–12.
- Loriaux L. William Bayliss and Ernest Starling (1860–1924) (1866–1927). In: A biographical history of endocrinology. Chichester, West Sussex: Wiley Blackwell; 2016. p. 195–201.
- Machado C de V, Pastor IMO, Telles PD da S, Rocha MCBS da. Osteogênese imperfeita associada à dentinogênese imperfeita: relato de caso. RFO UPF. 2012;17(3):336–41.
- Molina, Patricia E. General Principles of Endocrine Physiology. In: Endocrine Physiology. Molina, Patricia E. (editor). 5th edition. New York, NY: McGraw-Hill Education LLC; 2018. p. 1-29
- National Health and Nutrition Examination Survey. Anthropometry Procedures Manual. Centers for Disease Control and Prevention; 2007.
- Ojeda SR, Kovacs WJ. Organization of the Endocrine System. In: Kovacs WJ, Ojeda SR, orgs. Textbook of Endocrine Physiology. 6th edition. New York: Oxford University Press; 2012. p. 3–20.
- Oxford American Handbook of Clinical Examination and Practical Skills. 2011
- Piazzon, FB et al. Propedêutica genético-clínica. Genética Médica. 1 ed. Barueri, SP: Manole, 2013
- Quatrano NA, Loechner KJ. Dermatologic manifestations of endocrine disorders. Curr Opin Pediatr. 2012;24(4):487–93.
- Radiology Assistant. Craniosynosthosis. Disponível em: https://radiologyassistant.nl/pediatrics/head-neck/craniosynosthosis (acessado em )
- Rotta NT, Pedroso FS. Desenvolvimento neurológico: avaliação evolutiva. Rev AMRIGS. 2004;48(2):175–9.
- Sociedade Brasileira de Pediatria. Desenvolvimento puberal de Tanner para meninas (Internet). Disponível em: [https://www.sbp.com.br/fileadmin/user_upload/2016/10/EstgioPuberal.Tanner-Meninos.pdf]. Acessado em 23/11/2024
- Sociedade Brasileira de Pediatria. Desenvolvimento puberal de Tanner para meninos (internet). Disponível em: [https://www.sbp.com.br/fileadmin/user_upload/2016/10/EstgioPuberal.Tanner-Meninas.pdf]. Acessado em 23/11/2024
- Sociedade Brasileira de Pediatria. Obesidade na infância e adolescência: Manual de Orientação. 3a ed. 2019. Disponível no site: [https://www.sbp.com.br/fileadmin/user_upload/Manual_de_Obesidade_-_3a_Ed_web_compressed.pdf]. Acessado em 23/11/2024
- Tata JR. One hundred years of hormones. EMBO Rep. 2005;6(6):490–6.
- Thomas J, Monaghan T. General endocrine examination. Em: Oxford Handbook of clinical examination and practical skills. 2nd ed. 2014. p. 64–73.
- Tsoukala E, Chochtoula G, Theodorou I, Lambrou GI. Dentinogenesis imperfecta: An update. J Res Pract Musculoskeletal Syst. 2022;06(01):9–13.
- Volpon, JB. Semiologia ortopédica. Medicina (Ribeirao Preto Online) 1996;29(1): 67–79 - doi: 10.11606/issn.2176-7262.v29i1p67-79
- Yu J. Endocrine disorders and the neurologic manifestations. Ann Pediatr Endocrinol Metab. 2014;19(4):184.
